どのような病気?
表皮水疱症は、皮膚を軽くこすったり引っかいたりしただけで、水ぶくれ(水疱)や皮膚潰瘍を生じる遺伝性疾患です。
体の外側を覆っている皮膚には、常に外からいろいろな刺激や力が加わります。こうした刺激や力によって皮膚が壊れてしまうと、体の内部に損傷が及んでしまいます。それを防ぐために、皮膚は表皮(外側)と真皮(内側)の2層構造になっており、表皮細胞同士、あるいは表皮と真皮が、「接着構造分子」と呼ばれるタンパク質でしっかりとのり付けされています。真皮はゼラチン状の組織で、そこに表皮がしっかりと固定されるため、表皮の最下層にある「表皮基底細胞」が、その下にある「基底膜」というシートに接着構造分子で固定され、さらに基底膜が真皮に接着構造分子で固定されることで、すぐに剥がれない強い皮膚が作られています。
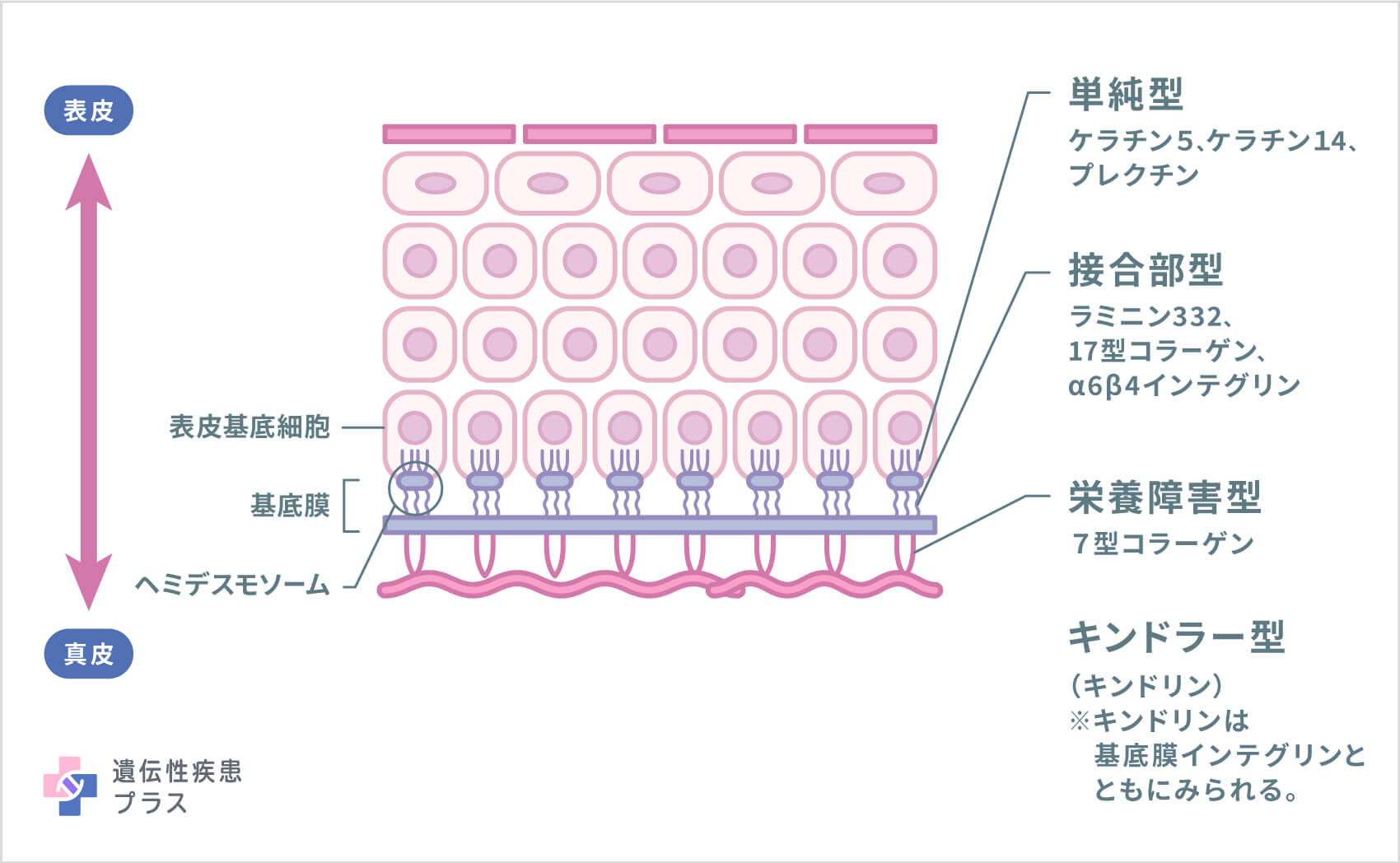
表皮水疱症では、表皮~基底膜~真皮の接着を担っている接着構造分子が生まれつき少ない、もしくは消失しています。表皮水疱症は、皮膚のちぎれたり剥がれたりする部位により、大きく4つの病型に分けられています。
1)単純型表皮水疱症
表皮水疱症全体の約3~4割を占めます。この病型では、表皮の最下層にある「表皮基底細胞」がしっかりとした形を保つために重要な、「ケラチン5」「ケラチン14」「プレクチン」などのタンパク質に生まれつき異常があります。最も軽症である「限局型」は、水疱が手のひらや足の裏に限られており、夏に悪化する傾向があります。重症型である「ダウリング・メアラ型」では、全身に水疱やびらんが生じ、また、その水疱が環状に配列するという特徴がみられます。軽症と重症の中間に位置するのは「その他の汎発型」です。軽症の場合は経過と共に症状が軽快することが多いのですが、重症の場合は手のひらや足の裏の皮膚の角質が厚く固くなり、場合によっては歩行困難となることもあります。単純型表皮水疱症は、ちぎれるのが表皮内であるため、多くの場合、水疱やびらんは傷跡を残さず治癒します。プレクチンに異常があった場合は、皮膚の症状に加え、経過とともに筋力低下(筋ジストロフィー症状)や幽門部(胃の出口)の閉鎖を合併することがありますが、国内ではまだ数例の報告しかありません。
2)接合部型表皮水疱症
表皮水疱症全体の約1割がこの病型です。表皮と真皮をくっつけている「ヘミデスモソーム」という構造を構成している「ラミニン332」「17型コラーゲン」「α6β4インテグリン」などのタンパク質に生まれつき異常があり、表皮と基底膜の間で剥がれて水疱ができる病型を接合部型表皮水疱症といいます。ラミニン332が完全に作られない「ヘルリッツ型」では、生まれた頃から全身に水疱やびらんを形成し、次々と皮疹が現れます。極めて重症となり、全身の感染症でほとんどが1歳を待たずに命を落とします。ラミニン332が少ししか作られない、あるいは17型コラーゲンが完全に作られない「非ヘルリッツ型」では、頭頂部の脱毛や爪の変形、皮膚の色素脱失、歯のエナメル質の形成異常などが見られますが、命にかかわる重い合併症は生じません。α6β4インテグリンの遺伝子変異で発症する「幽門閉鎖症合併型」は、全身に水疱やびらんが見られ、幽門部の閉鎖を合併するため、手術を受けなければ食事の摂取ができません。
3)栄養障害型表皮水疱症
表皮水疱症全体の約5割と最も多く、基底膜と真皮の間が剥がれる病型が栄養障害型表皮水疱症です。基底膜にある「係留線維」と呼ばれる、碇のような部分を構成する「7型コラーゲン」に異常があります。栄養障害型表皮水疱症は、遺伝形式により劣性栄養障害型と優性栄養障害型に分類されます。7型コラーゲンが完全に作られない「劣性重症汎発型」は、最重症型で、生後まもなく水疱やびらんが全身に繰り返し現れ、治った部分には傷跡が残ります。傷跡の表面に、脂肪の粒である稗粒腫が生じることが特徴です。手足の指はくっついて棍棒状になり、爪の変形や脱落が認められます。目や口が開かなくなることもあります。口の中や食道などの粘膜にも水疱やびらんが生じるため、食道が狭くなり、水や食べ物が飲み込みにくくなります。7型コラーゲンが少ししか作られない場合、劣性重症汎発型より軽症となり、「劣性、その他の汎発型」と呼ばれます。これらの劣性栄養障害型表皮水疱症は、生涯を通じて難治性のびらんを多発し、青年期以降に傷跡に皮膚がんを併発するケースもあります。慢性炎症に伴う糸球体腎炎、心筋症など内臓の合併症も起こる場合があります。優性栄養障害型は、出生時から幼少時期にかけて発症し、肘や膝などの力が加わりやすい部位に水疱やびらんを生じます。これらの皮疹は、治っても傷跡が残ります。爪の変形や脱落も見られますが、成長とともに症状が改善するケースも多くみられます。
4)キンドラー症候群
表皮水疱症のうち極めてまれな病型です。表皮基底細胞内や表皮直下など、さまざまな部位で水疱が生じる病型を「キンドラー症候群」といいます。手足に水疱が生じ、全身の皮膚が薄く、色素沈着を伴ってくる(多形皮膚委縮)ケースが多くみられます。また、日光などの光線に対し皮膚が過敏になることもあります。水疱の形成は、成長とともに軽快する場合や、生涯を通じてほとんど見られない場合もあります。
単純型、接合部型、栄養障害型では、いずれも生まれた直後、あるいは生まれて間もなく、皮膚に水疱や潰瘍が生じます。症状の程度は遺伝子異常の種類にもよりますが、生活環境、生活習慣、栄養状態、治療状況によっても変わってきます。大きな潰瘍がたくさんできると、皮膚の感染や炎症が繰り返し起こります。これにより皮膚からの浸出液とともにタンパク質が失われ、低栄養や鉄欠乏性貧血の合併が起こります。成長とともに起こる合併症は、それぞれ病型によって特徴的です。
表皮水疱症は、世界的に10~20万人に1人の頻度で発症すると考えられています。日本の人口が約1億人と考えると、国内に表皮水疱症の患者さんは、約500~1,000人いると推定されています。1994年に実施された全国疫学調査によると、全国推定患者数は500~640人でしたが、軽症例も含めると、実際の患者さんの数はもっと多いと予想されています。特定の人種や地域に偏って生じる病気ではありません。患者さんの人数は、男女で差がありません。発症年齢は、約9割が1歳未満です。
後天性表皮水疱症という、まれな自己免疫疾患もありますが、これは遺伝性疾患ではありません。
表皮水疱症は、小児慢性特定疾病、および、指定難病対象疾病(指定難病36)です。
何の遺伝子が原因となるの?
表皮水疱症の原因遺伝子は、上述の通り病型により異なります。それぞれの病型と原因遺伝子は、下表の通りです。
単純型表皮水疱症
| 小分類 | 原因遺伝子(染色体位置) | 作られるタンパク質 | 遺伝形式 |
|---|---|---|---|
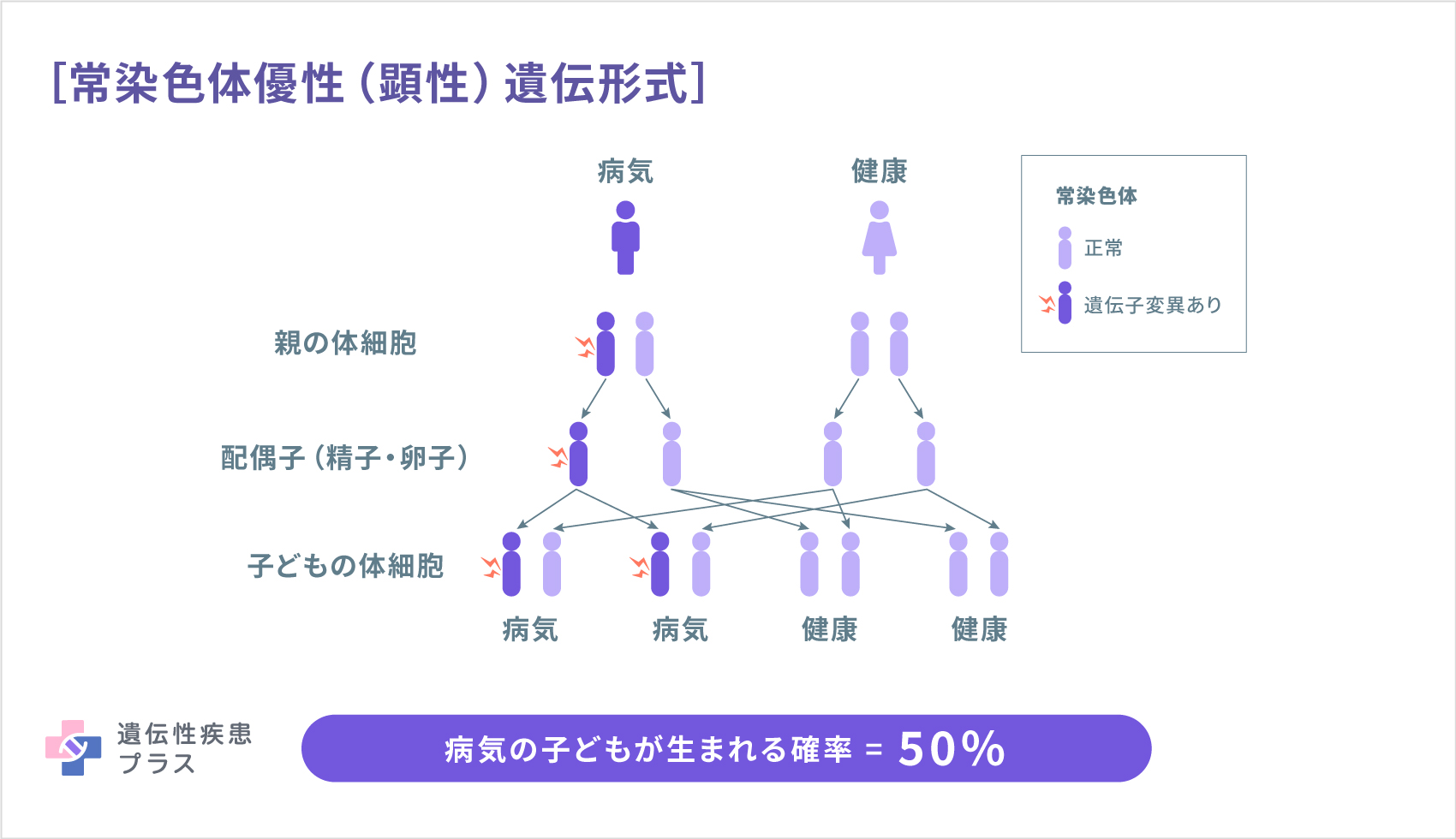
| 限局型、ダウリング・メアラ型、その他の汎発型 | KRT5(12q13.13)、KRT14(17q21.2) | ケラチン5、ケラチン14 | いずれも常染色体優性(顕性)遺伝 |
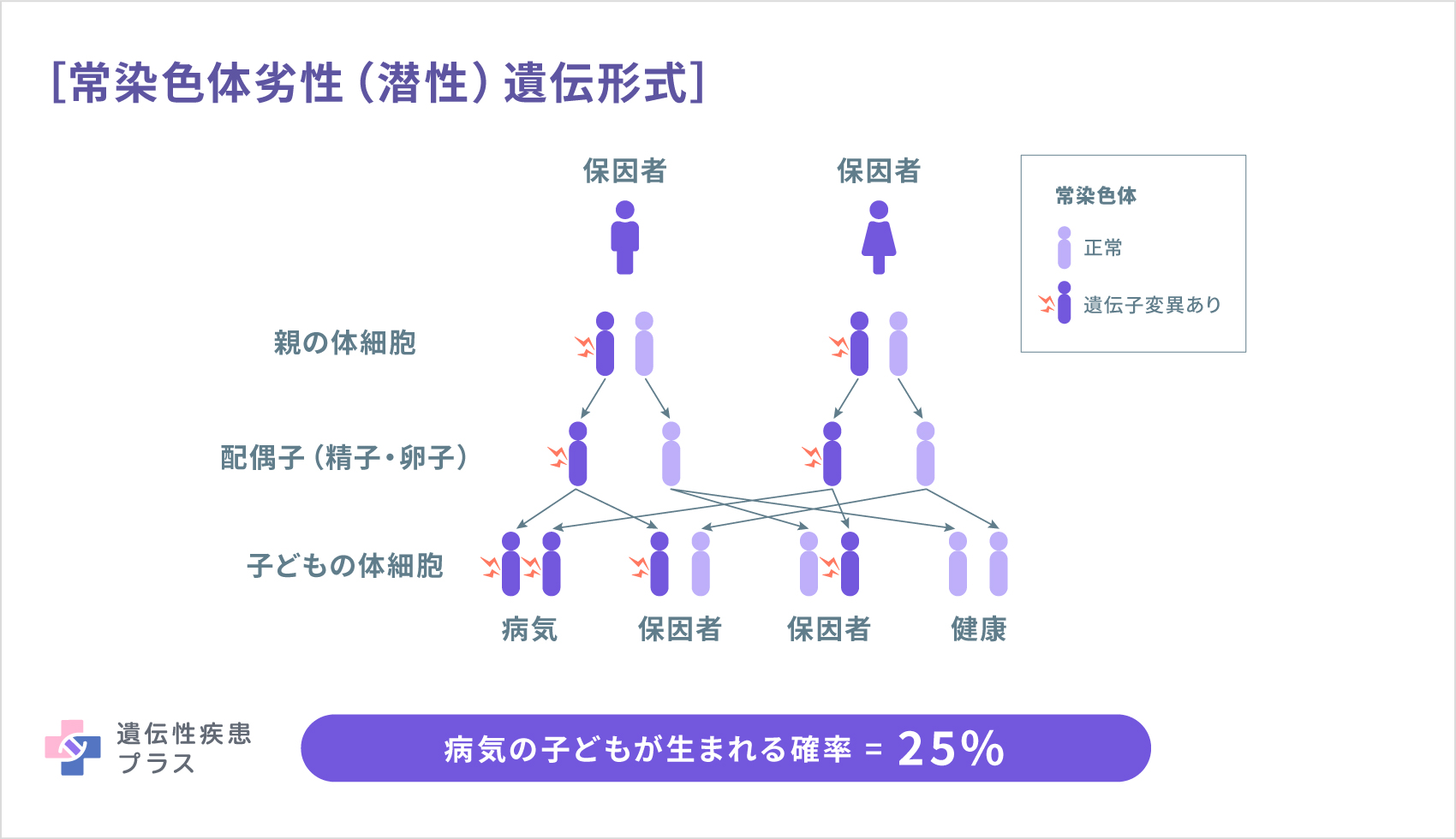
| 合併型、幽門閉鎖症合併型 | PLEC(8q24.3) | プレクチン | 常染色体劣性(潜性)遺伝 |
接合部型表皮水疱症
| 小分類 | 原因遺伝子(染色体位置) | 作られるタンパク質 | 遺伝形式 |
|---|---|---|---|
| ヘルリッツ型 | LAMA3(18q11.2)、LAMB3(1q32.2)、LAMC2(1q25.3) | ラミニンα3、ラミニンβ3、ラミニンγ2(合わせてラミニン332) | いずれも常染色体劣性(潜性)遺伝 |
| 非ヘルリッツ型 | COL17A1(10q25.1) | 17型コラーゲン | 常染色体劣性(潜性)遺伝 |
| 幽門閉鎖症合併型 | ITGA6(2q31.1)、ITGB4(17q25.1) | インテグリンα6、インテグリンβ4(合わせてα6β4インテグリン) | いずれも常染色体劣性(潜性)遺伝 |
栄養障害型表皮水疱症
| 小分類 | 原因遺伝子(染色体位置) | 作られるタンパク質 | 遺伝形式 |
|---|---|---|---|
| 優性型 | COL7A1(3p21.31) | 7型コラーゲン | 常染色体優性(顕性)遺伝 |
| 劣性重症汎発型 | COL7A1(3p21.31) | 7型コラーゲン | 常染色体劣性(潜性)遺伝 |
| 劣性、その他の汎発型 | COL7A1(3p21.31) | 7型コラーゲン | 常染色体劣性(潜性)遺伝 |
キンドラー症候群
| 小分類 | 原因遺伝子(染色体位置) | 作られるタンパク質 | 遺伝形式 |
|---|---|---|---|
| - | FERMT1[別名KIND1](20p12.3) | キンドリン1 | 常染色体劣性(潜性)遺伝 |
どのように診断されるの?
表皮水疱症には、医師が表皮水疱症と診断するための「診断基準」があります。したがって、病院へ行き、必要な問診や検査を受けた後、主治医の先生がそれらの結果を診断基準に照らし合わせ、結果的に表皮水疱症かそうでないかの診断をすることになります。
まず、表皮水疱症であるかの診断が行われます。
- 軽微な機械的刺激により皮膚(や粘膜)に容易に水疱を生ずる
- 原則として乳幼児期に発症し、長年月にわたり症状が持続する
- 薬剤・感染・光線過敏・自己免疫・亜鉛欠乏・重症魚鱗癬・皮膚萎縮症による水疱症ではない
- 光顕検査、電顕検査または表皮基底膜部抗原局在検査により、水疱形成の初発位置は表皮・真皮境界部(表皮内、接合部又は真皮内のいずれか)に一定している
の全てを満たした場合、表皮水疱症と診断されます。
上記の検査で水疱形成の初発位置が確定したら、次に、表皮水疱症のうちどの病型であるかの診断が行われます。
- 水疱初発位置が表皮内の場合、「単純型」と診断されます。
- 水疱初発位置が接合部の場合、「接合部型」と診断されます。
- 水疱初発位置が真皮内の場合は、「栄養障害型」と診断されます。さらに、家族内に患者さんが2人以上いて、親子関係にあれば「優性栄養障害型」、きょうだい関係にあれば「劣性栄養障害型」と診断されます。また、家族内に患者さんが1人のみ(孤発例)で、指間癒着が著しければ「劣性栄養障害型」、と診断されます。孤発例でも、著しい指間癒着が認められない、もしくは乳幼児のためこれらの症状に関する判定が困難な場合は、可能であれば遺伝子検査が行われます。その結果、COL7A1遺伝子変異が病気のお子さんのみに認められ、健常な両親に認められなければ「優性栄養障害型」と診断されます。いずれかの遺伝子の病的変異が病気のお子さんのみならず健常な両親にも認められた場合は、「劣性栄養障害型」と診断されます。遺伝子検査が実施できない場合は、病気のお子さんが3~5歳になり症状がはっきりするのを待ってから、鑑別診断が行われます。
- 水疱形成部位が表皮内、接合部、真皮内のいずれの場合でも、進行性の多型皮膚萎縮症状や皮膚の光線過敏症があり、組織学的な検査で基底膜の重層化が確認された場合は「キンドラー症候群」と診断されます。
生後間もなく命を落とす場合がある重症の病型から、普通に社会生活を送ることが可能な軽症の病型もあるため、最初に正確な病型診断が必要不可欠とされています。
どのような治療が行われるの?
現時点で、表皮水疱症を根本的に、つまり、遺伝子から治すような治療法は見つかっていません。そのため、それぞれの症状に合わせた対症療法が行われます。
局所療法
水疱やびらんなどは、基本的に1日1回、流水で洗浄したのち、ワセリンなどの軟膏を塗ります。水疱は、滅菌した注射針やハサミを用いて水疱の一部に穴をあけて内容液の排出が行われます。その際、水疱のふたは傷を守る働きがあるので、破らずに、軟膏を塗ったガーゼなどで保護した後、軽く圧迫固定されます。指同士の癒着が起こりそうな場合は、指間にワセリンガーゼを挟むなどして癒着を予防します。潰瘍面は、軟膏を塗ったり、非固着性シリコンガーゼで覆ったりして保湿が維持され、感染が生じた場合は抗菌薬の軟膏と飲み薬で治療します。抗菌薬の軟膏は、長期間使うと耐性菌が出る原因になるので、気を付けながら使われます。びらんや潰瘍が悪化した場合、何が感染しているのか、皮膚がんではないか、などを調べるために、菌の培養検査や皮膚生検が行われる場合もあります。
全身療法
特に劣性栄養障害型表皮水疱症では、口腔粘膜や食道の病変により、栄養を十分に摂取できず、慢性的な栄養不良、貧血になっているケースが非常に多くあります。そのような場合は、栄養剤を飲んで栄養補給をします。経口摂取が困難な場合は、経鼻チューブや点滴で、栄養補給する場合もあります。また、皮膚のかゆみが激しい場合には、抗ヒスタミン薬を服用する場合もあります。
合併症に対する治療
劣性栄養障害型と接合部型では、指の癒着、皮膚の悪性腫瘍、食道狭窄、幽門狭窄、肛門部のびらん・狭窄、栄養不良、結膜びらん、貧血などが問題になることが多くあります。こうした病型ごとに生じるさまざまな合併症に対しては、皮膚科医が中心となり、内科、外科、小児科、眼科、歯科等、各分野の専門医が連携して、早期から適切な治療が行われます。
2018年12月に、「難治性または再発性のびらん・潰瘍を有する栄養障害型または接合部型表皮水疱症」に対し、自家培養表皮(製品名:ジェイス(R))による治療が保険適用となりました。これは、患者さんの皮膚を数cm2ほど採取し、細胞を増やしてシート状にしたものを、難治性・再発性のびらん・潰瘍部に移植することで、上皮化させることを目的とした治療です。
現在、表皮水疱症に対する治療法を開発するために、いろいろな研究が進められています。例えば、劣性重症汎発型の栄養障害型表皮水疱症では、骨髄移植を行うことで皮疹の改善を認めたという報告がなされています。また、皮膚組織の再生を誘導する表皮水疱症治療薬については、第2相臨床試験が行われ、良好な成績が確認されました。今後、新しい治療薬の安全性や有効性の情報が出てくると期待されています。
日常生活では、皮膚や粘膜が擦れることにより水疱や潰瘍が生じるので、不必要な力が外から加わらないように気を付けて過ごします。肘、膝、手、足、肩、臀部など、擦れて摩擦が生じやすい部位は、可能な限りガーゼや包帯で保護し、水疱形成を予防します。水疱ができた場合は潰瘍形成や潰瘍拡大を防ぐために、早めの処置(水疱内容液の除去)を受けましょう。また、医師とよく相談して栄養状態を定期的にチェックし、必要に応じて経口栄養剤を食事に追加するとともに、十分な水分摂取を心がけましょう。
どこで検査や治療が受けられるの?
日本で表皮水疱症の診療を行っていることを公開している、主な施設は以下です。
- 北海道大学病院 皮膚科
- 弘前大学医学部附属病院 皮膚科
- 順天堂大学医学部附属順天堂医院 皮膚科
- 東邦大学医療センター大森病院 皮膚科
- 名古屋大学医学部附属病院 皮膚科
- 大阪大学医学部附属病院 皮膚科
- 川崎医科大学附属病院 皮膚科
※このほか、診療している医療機関がございましたら、お問合せフォームからご連絡頂けますと幸いです。
患者会について
難病の患者さん・ご家族、支えるさまざまな立場の方々とのネットワークづくりを行っている団体は、以下です。
参考サイト
- 難病情報センター
- 小児慢性特定疾病情報センター 表皮水疱症
- 日本皮膚科学会 皮膚科Q&A 表皮水疱症
- Genetics and Rare Diseases Information Center
- Online Mendelian Inheritance in Man(R) (OMIM(R))








