どのような病気?
ビタミンD抵抗性くる病/骨軟化症は、血液中に「リン」という物質が十分な量存在しないことで、骨に石灰化が起こらず、骨が痛みを伴うほど柔らかくなり、曲がりやすくなる全身性の疾患の総称です。これには、遺伝性(先天性)のものも、後天性のものも含まれます。具体的には、低リン血症性くる病/骨軟化症、繊維芽細胞増殖因子23(fibroblast growth factor 23:FGF23)関連低リン血症性くる病/骨軟化症、高カルシウム尿症を伴う遺伝性低リン血性くる病、腫瘍性骨軟化症などが含まれます。
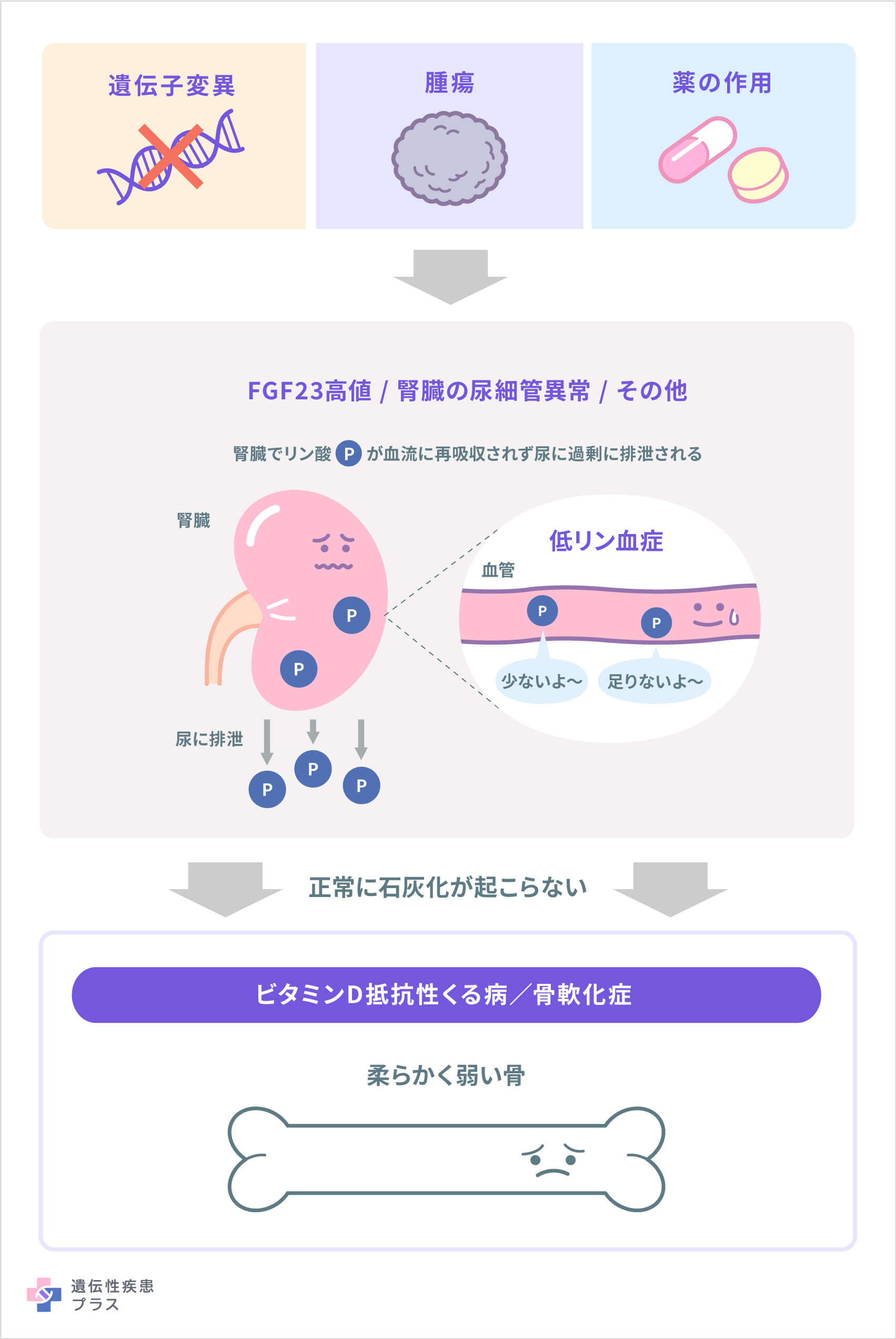
ビタミンD不足によっても同じような症状が起こりますが、これらは天然型のビタミンDを通常量用いた治療で治ります。一方、この病気は、遺伝子の変異が原因の場合が多く、天然型のビタミンDを用いた治療では治らないので「ビタミンD抵抗性」と呼ばれます。米国では、現在は「ビタミンD抵抗性」ではなく、「低リン血症性」と呼ぶのが一般的になっています。
骨軟化症とくる病の違いですが、骨の成長後の成人に発症したものは「ビタミンD抵抗性骨軟化症」と呼ばれ、骨の成長前(成長軟骨帯閉鎖以前)の小児に発症したものは「ビタミンD抵抗性くる病」と呼ばれます。
主な症状は、小児では、骨の痛み、骨の変形(O脚やX脚など)、歯の異常、脊柱の湾曲、頭蓋癆(ずがいろう、頭蓋骨が軟弱でへこみやすい状態)、頭蓋骨縫合早期癒合症(とうがいこつほうごうそうきゆごうしょう、頭蓋骨の隙間が早く閉じる)、大泉門の開離、肋骨念珠(肋骨の端が膨れて縦に数珠状に見える)、成長障害、漏斗胸、関節の腫脹、歩容異常(歩き方がおかしく転びやすい)などが見られます。成人では、骨折しやすい、骨の痛み、筋力低下などが見られることがあります。適切な治療を受けないと、筋力低下によって完全に寝たきりとなってしまう場合もあります。検査をすると、低リン血症、高アルカリホスファターゼ血症、尿中へのリンの過剰排泄などが見られます。
この病気、特にビタミンD抵抗性くる病は、ほとんどの場合遺伝性で、1~2歳頃までに発症します。重症度はさまざまで、軽症な場合、成人期に見つかった例もあります。また、遺伝性の場合には、家族や親戚に同じような症状の人がいるケースもあります。
ビタミンD抵抗性くる病/骨軟化症の患者さんは、日本に1万人程度おり、年間100人強程度が新たに診断されると推定されています。
ビタミンD抵抗性くる病/骨軟化症は、国の指定難病対象疾病になっています(指定難病238)。また、「原発性低リン血症性くる病」および「ビタミンD抵抗性骨軟化症」として、小児慢性特定疾病の対象にもなっています。
何の遺伝子が原因となるの?
ビタミンD抵抗性くる病/骨軟化症は、「FGF23というホルモンが高値になり、腎臓でリンが血流に再吸収されるのが妨げられる」タイプと、「FGF23とは関係なく、腎臓でのリンの再吸収が悪い」タイプに大きく分けられます。FGF23が高値になるタイプは、さまざまな遺伝子の変異で先天的に起こるものと、腫瘍が原因で後天的に起こるものなどがあります。腫瘍によりFGF23が高値になる仕組みは、まだ完全に解明されていません。FGF23とは関係ないタイプも、遺伝子の変異で先天的に起こるものと、薬による影響などが原因で後天的に起こるものがあります。
ビタミンD抵抗性くる病/骨軟化症の原因となる遺伝子として、MedlinePlusの「遺伝性低リン血症性くる病」(Hereditary hypophosphatemic rickets)の項目に記載されているのは、PHEX遺伝子、DMP1遺伝子、ENPP1遺伝子、CLCN5遺伝子、SLC34A3遺伝子、FGF23遺伝子です。
PHEX遺伝子は、ビタミンD抵抗性くる病で変異が多く見られる遺伝子です。これまでの研究により、PHEX遺伝子を設計図として作られるPHEX酵素は、主に骨や歯で働いており、FGF23の活性に何らかの影響を与え、体内のリン酸のバランスの調節に関与している可能性が示されています。しかし、その仕組みはまだ完全には解明されていません。今のところ、PHEX酵素がリン酸の再吸収を制御するのにどのように役立つのか、そしてそれが骨の形成と成長にどのような役割を果たしているのかは不明なままです。
DMP1遺伝子を設計図として作られるタンパク質は、骨と歯の組織の多様な細胞に存在し、骨と象牙質の適切な石灰化に重要な役割を果たしています。ENPP1遺伝子を設計図として作られるタンパク質は、細胞外でアデノシン三リン酸(ATP)と呼ばれる物質が分解される際に働きます。細胞外ATPは分解されると、アデノシン一リン酸(AMP)とピロリン酸に分かれます。ピロリン酸は、骨や歯の石灰化の調節に重要です。CLCN5遺伝子とSLC34A3遺伝子を設計図として作られるタンパク質は、いずれも腎臓に存在し、血流からろ過された栄養素、水、その他の物質の再吸収に関わっています。特にSLC34A3は、腎臓の無機リン酸塩濃度の維持に携わっています。
FGF23遺伝子は、FGF23の設計図となる遺伝子です。これら6つの遺伝子以外にも、GNAS遺伝子など、FGF23の産生を直接的、または間接的に増加させるか、または、分解を妨げるような変異が生じた遺伝子は、この病気の原因になると考えられています。
ビタミンD抵抗性くる病/骨軟化症で変異が見つかっている主な遺伝子(MedlinePlusに記載のもの)
| 遺伝子 | 染色体位置 | 作られるタンパク質の主な役割 | 病気の遺伝形式 |
| PHEX | Xp22.11 | FGF23の活性に影響し、体内のリン酸のバランスの調節に関与と考えられている | X連鎖優性(顕性) |
DMP1 | 4q22.1 | 骨と象牙質の適切な石灰化 | 常染色体劣性(潜性) |
| ENPP1 | 6q23.2 | 細胞外ATPの分解 | 常染色体劣性(潜性) |
| CLCN5 | Xp11.23 | 腎臓での再吸収 | X連鎖劣性(潜性) |
| SLC34A3 | 9q34.3 | 腎臓での再吸収 | 常染色体劣性(潜性) |
| FGF23 | 12p13.32 | リンを尿中に排泄 | 常染色体優性(顕性) |
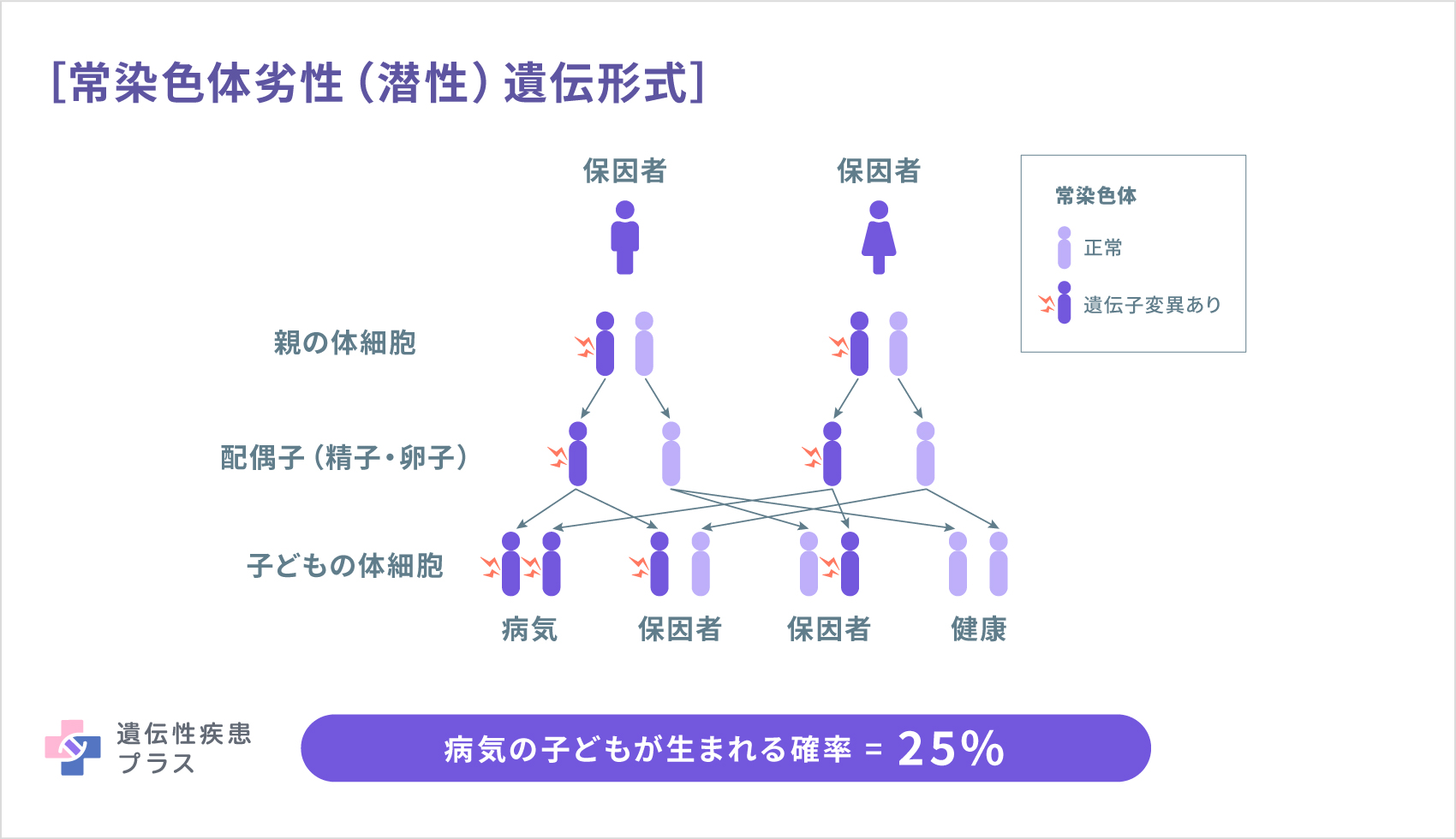
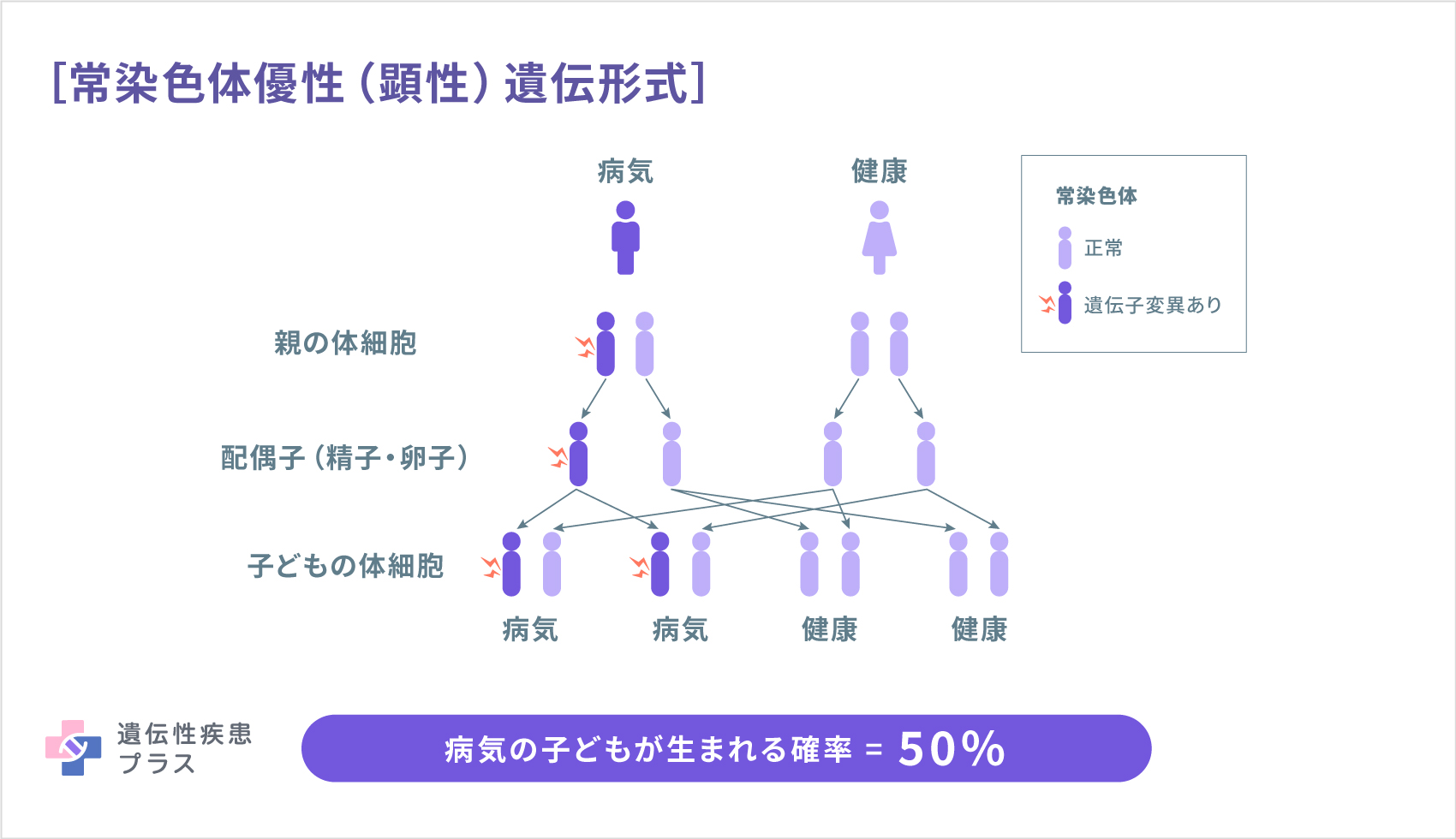
この病気は、遺伝子変異が原因の場合、「X連鎖性遺伝形式」「常染色体劣性(潜性)遺伝形式」「常染色体優性(顕性)遺伝形式」のいずれかで遺伝します。
X染色体に存在する遺伝子に変異がある場合、X連鎖性遺伝形式となり、遺伝のしかたは男女で違いがあります。人間は、性染色体と呼ばれる染色体を2本持っています。性染色体にはX染色体とY染色体の2種類があり、XYの組み合わせは男性、XXの組み合わせは女性になります。女性では、2本もつX染色体のうち片方の染色体に存在する遺伝子に異常があっても、もう1本が機能を補完できます。そのため、「X連鎖劣性(潜性)遺伝」の場合、男性では発症しますが女性は発症せず「保因者」となります。「X連鎖優性(顕性)遺伝」の場合には、その遺伝子変異がもたらす影響が大きく、変異遺伝子を受け継いだ女性は保因者ではなく病気になり、男性は女性よりも病気の症状が強い傾向となります。
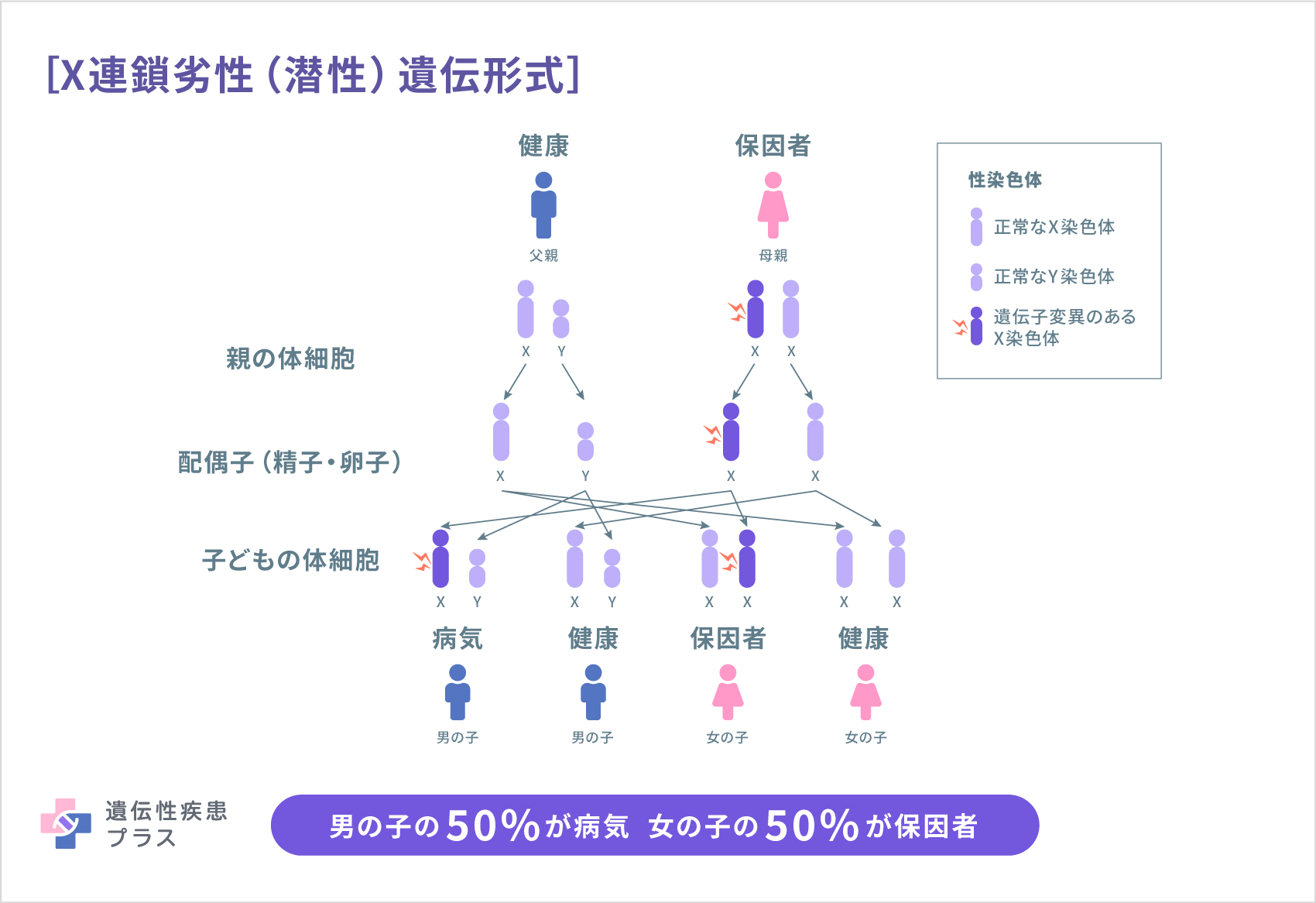
常染色体劣性(潜性)遺伝形式の場合、遺伝のしかたに男女の違いはありません。たまたま両親ともに、1人あたり2つセットでもつ遺伝子の片方(1つ)が変異しているけれども無症状で、その子どもが親から1つずつ変異した遺伝子を受け継ぎ、2つとも変異した状態になった場合に発症します。
FGF23遺伝子の変異は、常染色体優性(顕性)遺伝形式で遺伝します。常染色体優性遺伝の場合には、どちらかの親がこの病気だったときに、子どもに病気が遺伝する確率は50%です。
どのように診断されるの?
ビタミンD抵抗性くる病/骨軟化症には、医師がビタミンD抵抗性くる病/骨軟化症と診断するための「診断基準」があります。したがって、病院へ行き、必要な問診や検査を受けた後、主治医の先生がそれらの結果を診断基準に照らし合わせ、結果的にビタミンD抵抗性くる病/骨軟化症かそうでないかの診断をすることになります。
ビタミンD抵抗性くる病の場合、骨のX線検査でくる病の所見があり、高アルカリホスファターゼ血症であり、低リン血症および臨床症状(O脚・X脚などの骨変形、脊柱の弯曲、頭蓋癆、大泉門の開離、肋骨念珠、関節腫脹のいずれか)が見られた場合、別の病気(ビタミンD欠乏症、ビタミンD依存症1型、2型、低ホスファターゼ症、骨幹端骨異形成症、ブラウント病、副甲状腺機能低下症、偽性副甲状腺機能低下症)でないことを確かめたうえで、確定診断されます。高アルカリホスファターゼ血症と低リン血症は、年齢により異なる基準値が用いられます。また、X線で所見があり、高アルカリホスファターゼ血症で、低リン血症または臨床症状のどちらか片方が見られた場合には、この病気の「疑い」と診断されます。
ビタミンD抵抗性骨軟化症の場合、低リン血症および高骨型アルカリホスファターゼ血症であり、臨床症状(しゃがんだ位置から立ち上がれない、階段昇降不可などの筋力低下、または骨痛)、骨密度が若年成人平均値(YAM)の80%未満、画像所見(シンチグラフィーで肋軟骨などへの多発取り込み、または、単純X線像で偽骨折(Looser’s zone)が見られる)が全て見られた場合、別の病気(骨粗しょう症、がんの多発骨転移、多発性骨髄腫、腎性骨異栄養症、原発性副甲状腺機能亢進症、ビタミンD欠乏症)でないことを確かめたうえで、確定診断されます。また、低リン血症および高骨型アルカリホスファターゼ血症であり、臨床症状、骨密度、画像所見のうち2つが当てはまった場合には、この病気の「疑い」と診断されます。
これらの診断基準の妥当性に加え、FGF23高値(30pg/ml以上)の場合、FGF23関連低リン血症性くる病/骨軟化症と診断されます。
どのような治療が行われるの?
腫瘍が原因でこの病気が起きている場合には、腫瘍を手術で取り除く治療がまず検討されます。薬が原因で起きている場合には、その薬を中止することで改善する場合があります。
遺伝性のビタミンD抵抗性くる病/骨軟化症については、今のところ、根本的に治すような治療法は見つかっていません。そのため、主に、リン製剤と活性型ビタミンD3により症状を軽快させる治療が行われています。ほとんどの人が、定期的に受診をし、血液検査や尿検査で治療効果や副作用(高カルシウム尿症、高カルシウム血症、続発性副甲状腺機能亢進症など)のチェックを受けて薬の量を調節しつつ、継続的に服薬をします。これらの治療により、ビタミンD抵抗性くる病患者さんにおける成長障害はある程度改善が見られています。
FGF23関連低リン血症性くる病/骨軟化症に対しては、2019年に、ブロスマブ(製品名:クリースビータ(R))という薬が日本で承認され、使用されるようになりました。ブロスマブは、体内で過剰産生されたFGF23を直接排除する薬で、「ヒト型抗FGF23モノクローナル抗体」という種類の注射薬です。
どこで検査や治療が受けられるの?
日本でビタミンD抵抗性くる病/骨軟化症の診療を行っていることを公開している、主な施設は以下です。
※このほか、診療している医療機関がございましたら、お問合せフォームからご連絡頂けますと幸いです。
患者会について
ビタミンD抵抗性くる病・骨軟化症の原因疾患の一つである「マッキューン・オルブライト症候群」の患者会で、ホームページを公開しているところは、以下です。
参考サイト
- 難病情報センター
- 小児慢性特定疾病情報センター 原発性低リン血症性くる病
- 小児慢性特定疾病情報センター ビタミンD抵抗性骨軟化症
- 日本内分泌学会 骨軟化症
- MedlinePlus
- Genetic and Rare Diseases Information Center








