どのような病気?
家族性高コレステロール血症は、生まれつき血中のLDLコレステロール値が非常に高いことを特徴とする、遺伝性疾患です。
コレステロールは、肝臓で合成されたり、動物由来の食品(特に卵黄、肉の脂、乳脂肪など)を食べて小腸から吸収されたりする、ワックス状の脂肪のような物質です。コレステロールは、「LDL」や「HDL」という、「リポタンパク質」の状態で血中に存在します。LDLは「Low Density Lipoprotein」の頭文字を取ったもので、日本語では「低比重リポタンパク質」、HDLは、「High Density Lipoprotein」の頭文字で、「高比重リポタンパク質」です。コレステロールはLDLの状態で全身に運ばれ、体の細胞を覆う細胞膜や、ある種のホルモン(副腎皮質ホルモンなど)、脂肪の吸収を助ける胆汁酸などの原料となります。しかし、LDLコレステロールは血中に多すぎる状態が続くと、動脈硬化の原因となるため、「悪玉コレステロール」と呼ばれることがあります。逆に、血中の余分なコレステロールは、HDLの状態で回収され肝臓に戻されるので、HDLコレステロールは「善玉コレステロール」と呼ばれることがあります。
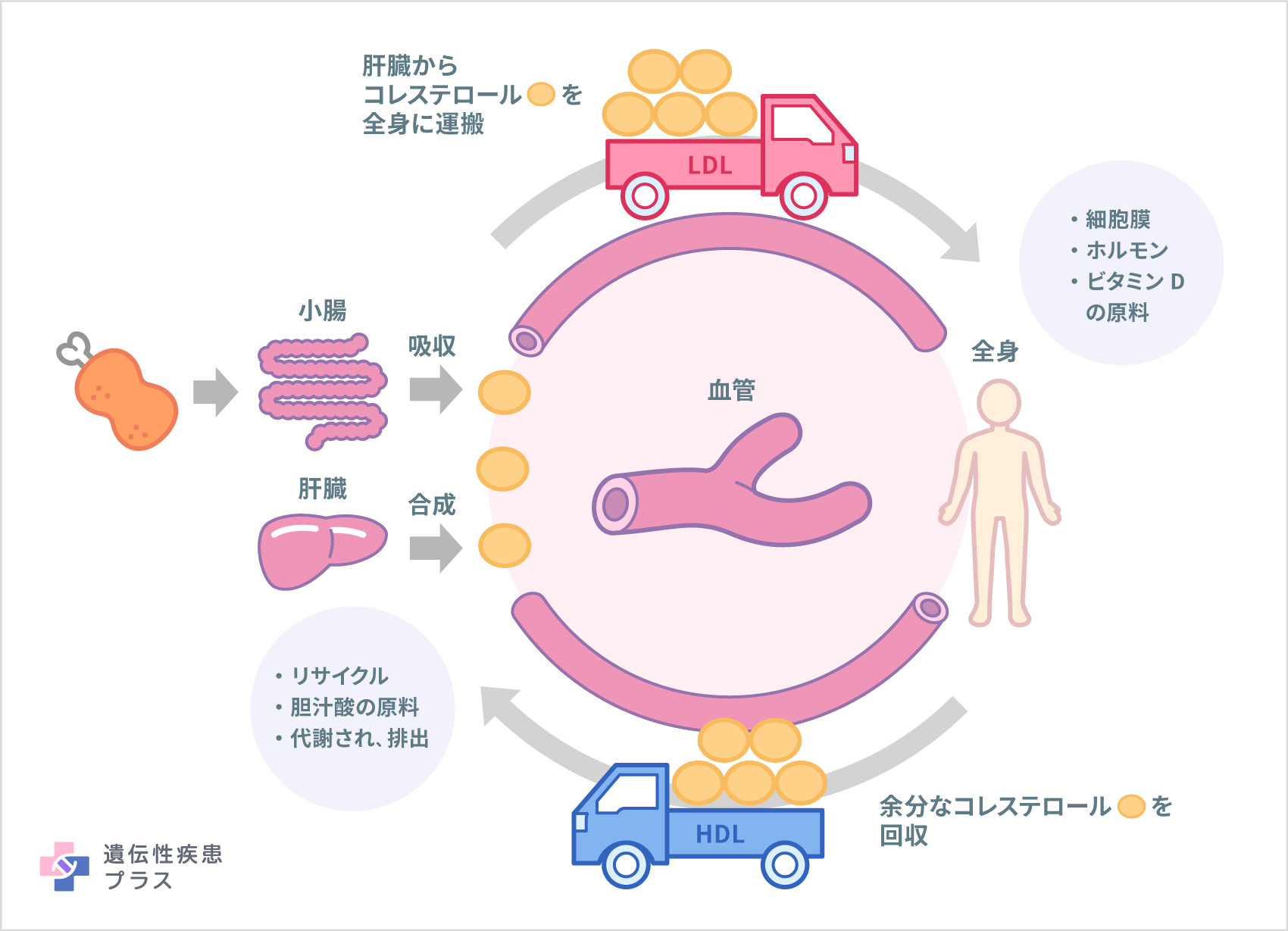
不要なLDLコレステロールは、主に肝臓の細胞表面にある「LDL受容体」を介して細胞内に取り込まれ、壊されます。しかしLDL受容体や、その働きに関連する遺伝子に変異があり、LDL受容体が正しく働けなくなると、LDLコレステロールはうまく細胞に取り込まれず、血液の中に溜まっていきます。これが、家族性高コレステロール血症の仕組みです。
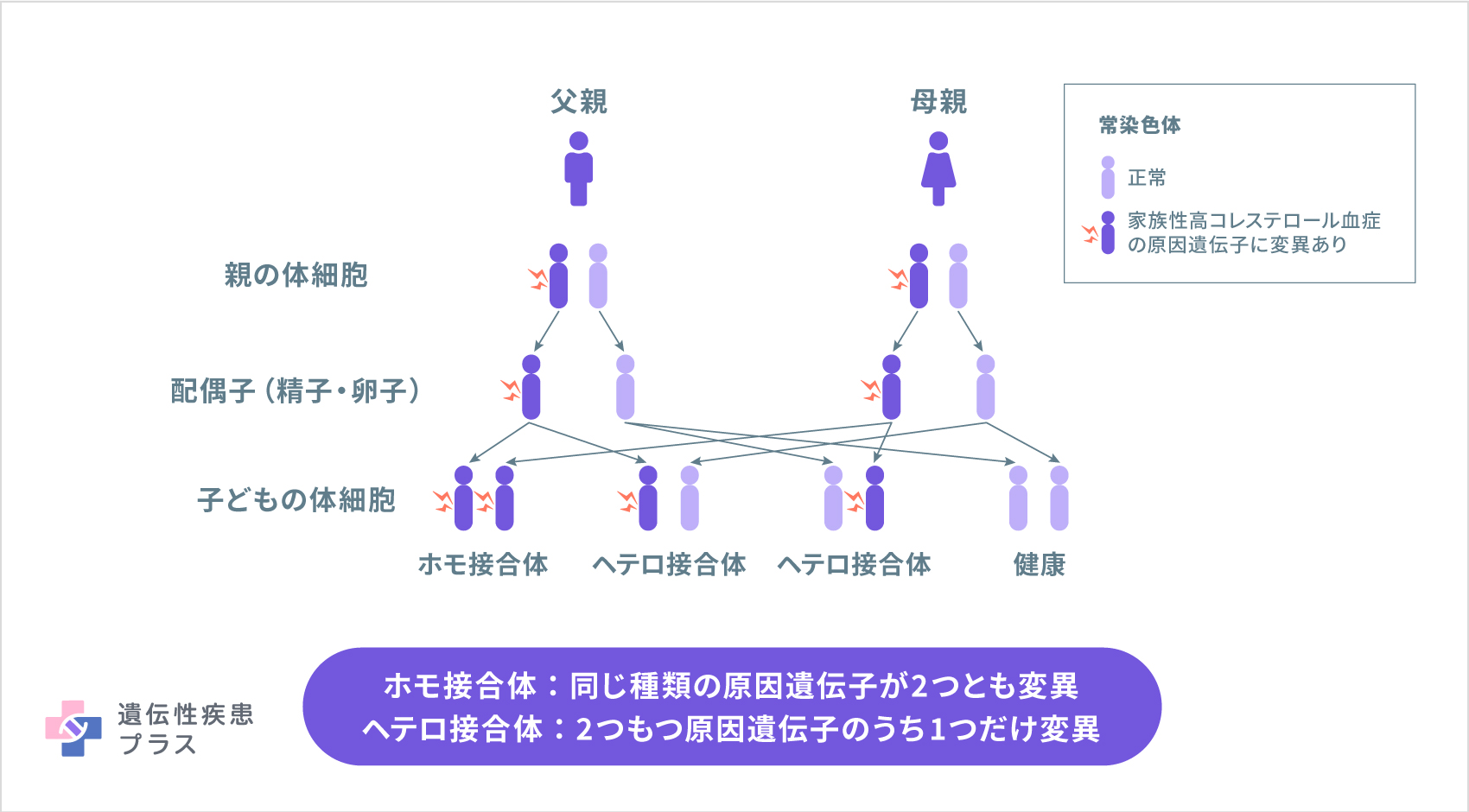
家族性高コレステロール血症には、「ヘテロ接合体」と「ホモ接合体」があります。ヒトの体を構成する細胞には、父親から受け継いだ遺伝子と母親から受け継いだ遺伝子が、それぞれ2つ1セットで存在します。LDL受容体やその働きに関わる遺伝子が2つとも変異している場合を「ホモ接合体」といい、どちらか1つだけに変異が認められる場合を「ヘテロ接合体」といいます。ホモ接合体の人では、LDLコレステロールがほとんど代謝されず、ヘテロ接合体の人では、健常人の半分程度代謝されます。血中のLDLコレステロール値が極めて高い人は、ホモ接合体の可能性が高いと言えますが、ヘテロ接合体でもホモ接合体に近い値となる場合もあるため、この値だけで判断するのは難しいとされています。
家族性高コレステロール血症の人は、若い年齢で冠動脈疾患と呼ばれる心臓病(狭心症や心筋梗塞)を発症するリスクが高くなります。心臓に血液を供給する動脈(冠状動脈)にコレステロールが蓄積することで、動脈壁を狭めて硬くする塊(プラーク)が形成され、心臓への血流が制限されると、階段を上がると胸が痛い、苦しい、といった、この病気の症状が出ます。こうした病気は命に関わるので、適切な治療を受けることが重要です。
心臓や血管以外の組織に過剰なコレステロールが蓄積することにより、症状が出る場合もあります。腱や皮膚に蓄積すると「黄色腫」と呼ばれる黄色い塊ができます。黄色腫は、ホモ接合体の多くの人で、10歳までの子どものうちに肘やひざなどの皮膚に認められます。そして、成長とともに、盛り上がった状態になってきます。黄色腫は、肘やひざの他、手首、おしり、アキレス腱、手の甲などに多く見られます。ヘテロ接合体において、重症の人では皮膚の黄色腫が見られることがありますが、その多くは成人以降に現れます。その他、過剰なコレステロールは、まぶたの皮膚や、角膜の縁に蓄積することもあります(眼瞼黄色腫、角膜輪)。
家族性高コレステロール血症の発症しやすさは、男女で違いがありません。ただ、地域集積性は知られており、世界的には、レバノンや南アフリカなどの特定の国の一部の地域に患者さんが多くいることがわかっています。こうした地域を除いて、一般に、ホモ接合体が100万人に1人、ヘテロ接合体が200~500人に1人の頻度で発症するとされています。令和3年度医療受給者証保持者数によると、ホモ接合型は371人でした。ホモ接合体の人は、多くの場合で両親が高コレステロール血症です。家族性高コレステロール血症は遺伝性代謝疾患の中で最も高頻度とされていますが、診断率は決して高くありません。診断された、あるいは疑いのある患者さんの家族内調査は、新たな患者さんの発見につながるため、重要とされています。
家族性高コレステロール血症は、小児慢性特定疾病の対象疾患です。また、ホモ接合体は、指定難病対象疾病となっています(指定難病79)。
何の遺伝子が原因となるの?
家族性高コレステロール血症の主な原因遺伝子は、19番染色体の19p13.2という位置に存在する「LDLR遺伝子」であるとわかっています。この遺伝子は「LDL受容体」というタンパク質の設計図となる遺伝子です。LDLR遺伝子に変異があることが原因で、細胞表面にあるLDL受容体の数が減ったり、あるいはLDL受容体が正しくLDLを取り込めなくなったりすると、血中のLDLコレステロール値が高くなります。
LDLR遺伝子ほど人数は多くありませんが、APOB遺伝子、PCSK9遺伝子、LDLRAP1遺伝子も、この病気の原因遺伝子として同定されています。それぞれの位置は順に、2番染色体(2p24.1)、1番染色体(1p32.3)、1番染色体(1p36.11)です。これらの遺伝子から作られるタンパク質は、いずれもLDL受容体が正常に機能するために不可欠なため、変異によって、血中のLDLコレステロール値が高くなります。また、これら4つの原因遺伝子に変異がなく、原因遺伝子がまだ見つかっていない家族性高コレステロール血症の人たちも一部います。この病気は、両親が正常で、子どもで新たな変異が起こり発症することは、ほとんどないとされています。
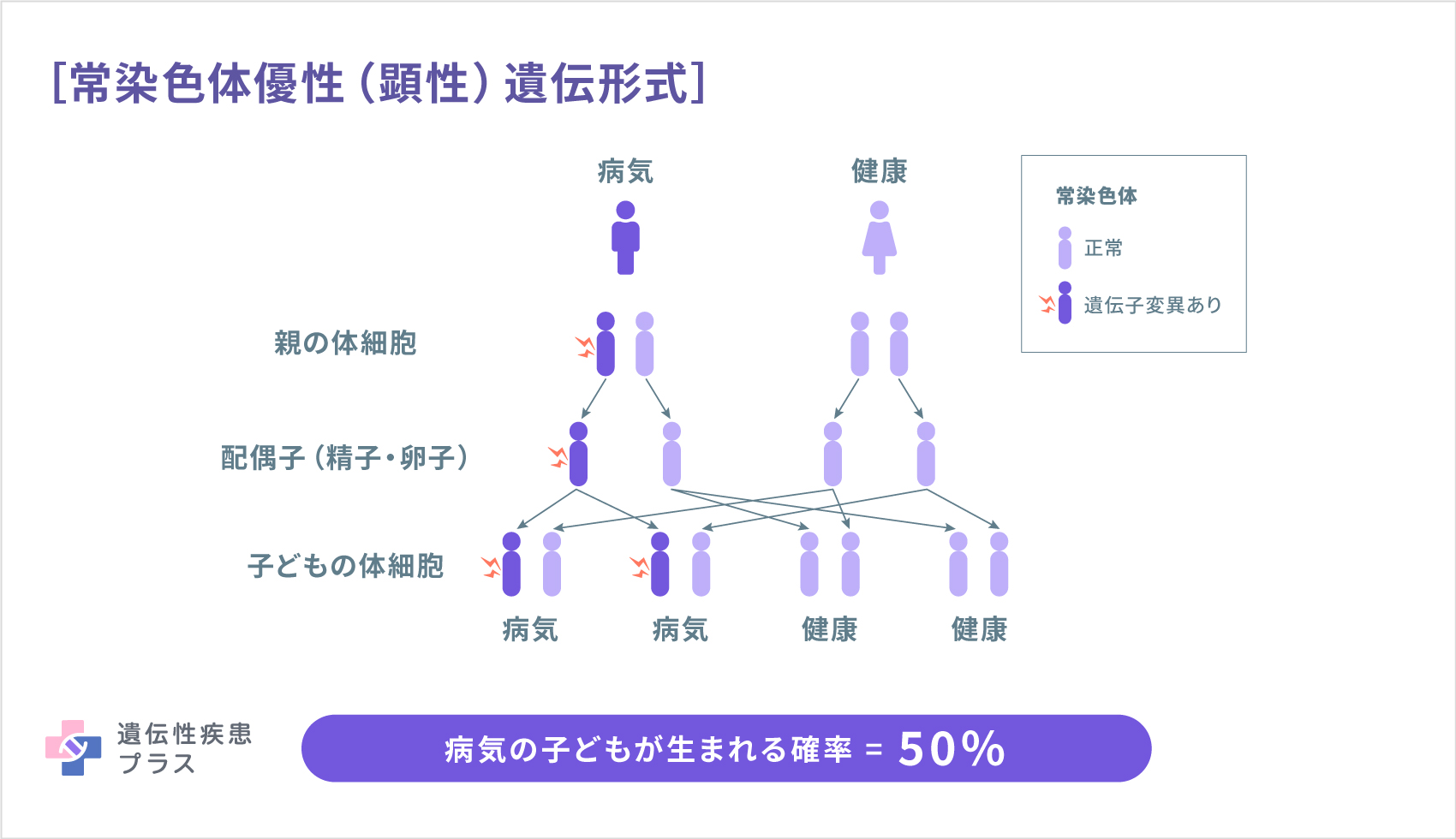
LDLR遺伝子、APOB遺伝子、PCSK9遺伝子の変異が原因の家族性高コレステロール血症は、常染色体優性(顕性)遺伝形式で、親から子へ遺伝します。両親のどちらかがヘテロ接合体だった場合、50%の確率でヘテロ接合体の子どもが生まれます。両親ともに同じ遺伝子の変異をもつヘテロ接合体だった場合には、25%の確率で、ホモ接合体の子どもが生まれます。
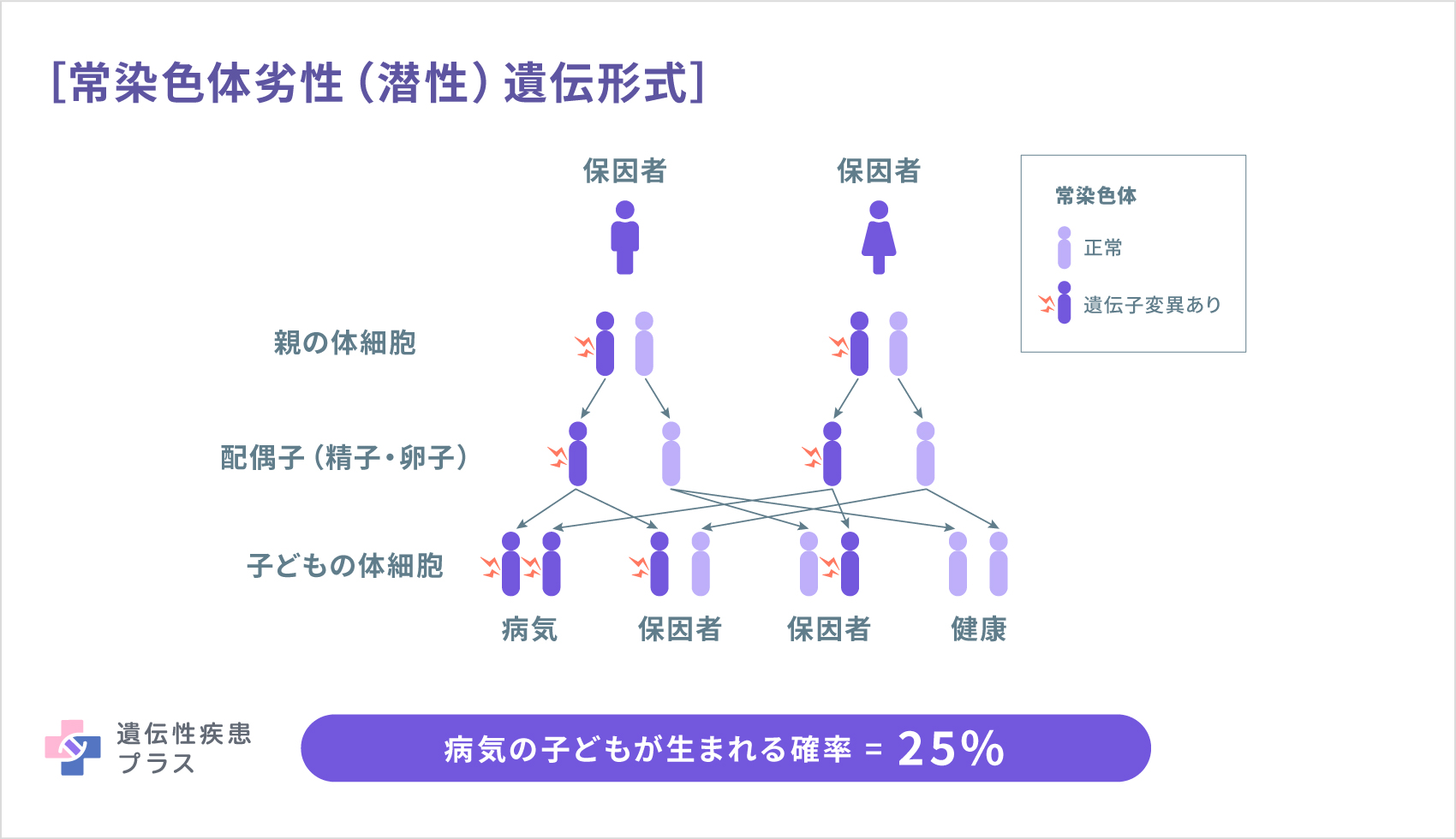
LDLRAP1遺伝子の変異が原因の場合、家族性高コレステロール血症は、常染色体劣性(潜性)遺伝形式で、親から子へ遺伝します。この場合、LDLRAP1遺伝子が2つとも変異していると、病気を発症します。その両親はそれぞれLDLRAP1遺伝子に変異を1つずつ持っていますが、通常、コレステロール値は正常範囲内です。
どのように診断されるの?
家族性高コレステロール血症には、医師が家族性高コレステロール血症と診断するための「診断基準」があります。したがって、病院へ行き、必要な問診や検査を受けた後、主治医の先生がそれらの結果を診断基準に照らし合わせ、結果的に家族性高コレステロール血症かそうでないかの診断をすることになります。
この病気は、小児期からの早期診断が極めて重要です。小児の診断基準は、「高LDLコレステロール血症(未治療時の値が140mg/dL以上、総コレステロール値≧220mg/dLの場合はLDLコレステロールを測定)」「家族性高コレステロール血症あるいは早発性冠動脈疾患(男性55歳未満、女性65歳未満)の家族歴(2親等以内)」の2項目が当てはまることです(二次性高脂血症は除外)。成長期にはLDLコレステロールの変動があるため、注意深く経過観察が行われます。小児期から黄色腫がある場合、ホモ接合体が疑われます。ヘテロ接合体の小児の場合、腱黄色腫などの症状がほとんど現れないので、必要に応じて2親等を超えた家族調査の結果も参考に、診断されます。
15歳以上のヘテロ接合体の診断基準は、「高LDLコレステロール血症(未治療時の値が180mg/dL以上)」「腱黄色腫(手背、肘、膝等またはX線撮影で9mm以上のアキレス腱肥厚)あるいは皮膚結節性黄色腫(眼瞼黄色腫は含まない)」「家族性高コレステロール血症あるいは早発性冠動脈疾患(男性55歳未満、女性65歳未満)の家族歴(2親等以内)」のうち2項目以上です。ヘテロ接合体の疑いがある場合には、遺伝子検査による診断が望ましいとされています。ホモ接合体も同じ診断基準ですが、ホモ接合体は、小児期に皮膚黄色腫で気づき、血液検査で明らかに高コレステロール血症であることが確認され、診断がつきます。
また、家族性複合型高脂血症という類似疾患や、シトステロール血症、脳腱黄色腫など皮膚黄色腫を示す別の疾患、甲状腺機能低下症、ネフローゼ症候群、糖尿病などの高LDLコレステロール血症を示す別の疾患などとの鑑別診断も行われます。
どのような治療が行われるの?
診断されたらできるだけ早期に食事を含めた生活習慣の改善に努めます。「食事療法」は、低脂肪・低コレステロール食とするもので、子どもの場合、年齢や体格で摂取エネルギーが決められます。日本食を中心とし、野菜を十分に取るように指導されます。肥満にならないよう、適正な体重を維持することが重要なので、正しい食事習慣とともに、運動習慣もつけるようにします。医師が行って良いとした範囲内で軽い有酸素運動などの運動を行う「運動療法」は、継続が重要です。また、喫煙は、血中のコレステロール値と、動脈硬化や冠動脈疾患のリスクに強く影響します。生涯にわたって喫煙しないことを徹底し、また、家族や周囲の協力を得て受動喫煙も防止してください。
ホモ接合体
食事療法と運動療法を行いつつ、スタチンなどの血液中のコレステロール値を低下させる薬で、治療をします。しかし、こうした薬のみでは効果が十分でない場合が多いため、効果が足りなければエゼチミブ(小腸からのコレステロール吸収を抑える薬)、プロブコール(コレステロールの胆汁中への排泄を促進させる薬)を併用します。それでも効果が足りない場合には、「LDLアフェレシス」という治療があります。LDLアフェレシスは、器械装置を使って血液を体外へ出し、LDLコレステロールをビーズに吸着させて取り除いてから、また体内に戻す治療です。この治療は、1~2週間に1回、生涯ずっと続ける必要がありますが、適切な間隔で持続できれば、動脈硬化の進行を遅らせることができます。治療の開始が遅れるほど動脈硬化が進行し、予後不良となるため、2~3時間かかる治療中に静かに横になっていられる4歳~5歳(就学前)には、治療を始めることが望ましいとされています。
ヘテロ接合体
ヘテロ接合体も、食事療法、運動療法、禁煙、肥満対策は実践すべきとされています。
子どもの場合、生活習慣の改善を行ってもLDLコレステロール値が継続して180mg/dL以上の場合、医師の判断で10歳を目安に薬(第一選択薬はスタチン)での治療が始まります。薬の治療を始めても、生活習慣の改善は続けます。動脈硬化を評価するための検査は、超音波検査など、できるだけ痛くない方法で行われます。
成人は、運動療法を行う前に、問診、心電図、運動負荷心電図、心エコー検査などで動脈硬化性疾患の有無を調べます。虚血性心疾患の疑いがあれば、その治療を十分に行ってから運動療法を開始します。生活習慣の改善だけで十分な効果が得られることは少なく、通常、薬物療法(第一選択薬はスタチン)を併用します。
スタチンのみでは十分な効果が得られない場合、エゼチミブ、PCSK9阻害薬、胆汁酸吸着レジン、プロブコール、フィブラート系薬剤、ニコチン酸製剤などの、他の脂質低下薬の併用が検討されます。PCSK9阻害薬は注射薬、その他は内服薬です。筋肉痛、肝機能障害などの副作用によりスタチンが使用できない患者さんは、これらの薬を単独または併用で治療します。
こうした薬で、多くの場合、LDLコレステロール値のコントロールができるので、ヘテロ接合体でLDLアフェレシスの適応になる人は減少しています。薬での治療効果が得られず、高度の冠動脈疾患を有する人に対しては、導入が検討されます。ヘテロ接合体に対しては、血清総コレステロール値が食事療法下の定常状態(体重や血清アルブミンが維持できる状態)において400mg/dLを超え、250mg/dL以下に下がらず、黄色腫を伴い冠動脈病変が明らかな場合、保険適用となっています。なお、PCSK9阻害薬はアフェレシス時に除去されるため、LDLアフェレシスと併用となった場合には、アフェレシス後に注射されます。
治療の上で、糖尿病、高血圧、肥満など、動脈硬化のリスク要因となる疾患は厳格にコントロールされます。専門医のもとで、定期的に治療や必要に応じた検査を受けることが重要です。
妊娠中にスタチンを内服した場合、子どもに催奇形性があるという報告があるため、子どもを望むタイミングでスタチンを飲んでいる場合には、医師に相談しましょう。
どこで検査や治療が受けられるの?
日本で家族性高コレステロール血症の診療を行っていることを公開している、主な施設は以下です。
- 岩手医科大学 糖尿病・代謝・内分泌内科分野
- 自治医科大学附属病院
- 筑波大学附属病院
- 東京大学医学部附属病院
- 東京科学大学病院 遺伝子診療科
- 日本医科大千葉北総病院
- 石川県立中央病院
- 金沢大学附属病院
- 大阪大学 大学院医学系研究科 循環器内科学 循環器脂質・動脈硬化研究室
- 京都大学医学部附属病院
- 香川大学医学部 循環器・腎臓・脳卒中内科学
- 熊本大学病院 心臓血管センター
※このほか、診療している医療機関がございましたら、お問合せフォームからご連絡頂けますと幸いです。
患者会について
難病の患者さん・ご家族、支えるさまざまな立場の方々とのネットワークづくりを行っている団体は、以下です。
参考サイト
- 難病情報センター
- 小児慢性特定疾病情報センター 家族性高コレステロール血症
- 小児家族性高コレステロール血症診療ガイド 2017
- 家族性高コレステロール血症診療ガイドライン 2017
- NIH Genetics Home Reference








