どのような病気?
パーキンソン病は、安静時のふるえ(振戦)、手足の筋肉がこわばって動きにくい(筋固縮)、動きが遅く細かい動作がしづらい(動作緩慢)、姿勢を保てずバランスを崩して転びやすい(姿勢保持障害)の4つの運動症状を主症状とする病気です。ふるえは、止まっているときに大きく起こるのが特徴で、動かしているときには小さくなります。姿勢保持障害は、病気が発症して数年経ってから起こり、最初からは起こりません。前かがみになったり、歩行が小刻みになったりするのも特徴です。まばたきが減り無表情な顔つきも見られます。手足の症状は一般的に左右で差があり、歩くときに片方の手だけ振りが小さいなどの様子が見られます。
こうした運動症状のほかに、便秘、頻尿、発汗、疲れやすい、立ちくらみなど、自律神経の症状も見られます。発症年齢は、ほとんどが50歳以上ですが、まれに若年発症や年少発症もあります。55歳以上の1%以上、75歳以上の3%以上に発症するとされており、人口の高齢化によりパーキンソン病患者さんは増加しています。年齢、性別調整後の有病率は、10万人当たり13.4人で、男性は10万人当たり19人、女性では9.9人と、男性に多く発症しています。人種別では、アジア人やアフリカ系米国人よりも、スペイン系米国人や非スペイン系白人で頻度が高いと知られています。
パーキンソン病は、まだ原因が完全に解明されていない病気で、厚生労働省の特定疾患(指定難病6)に指定されています。一方で、研究は日進月歩で、徐々にわかっていることが増えてきています。まず、大脳と脊髄の間に位置する脳幹の上方にある「中脳」で、黒質ドパミン神経細胞が減少することにより、この病気の症状が起こるとわかっています。消失する神経細胞には、ドパミンという物質を大脳の線条体という部分に運ぶ働きがあります。そのため、パーキンソン病の人の脳では、ドパミンが不足した状態になります。大脳の線条体や中脳の黒質は、大脳基底核と呼ばれ、運動、姿勢、歩行などを正常に行うために重要な部分なので、ドパミンが不足すると、パーキンソン病のさまざまな症状が現れます。
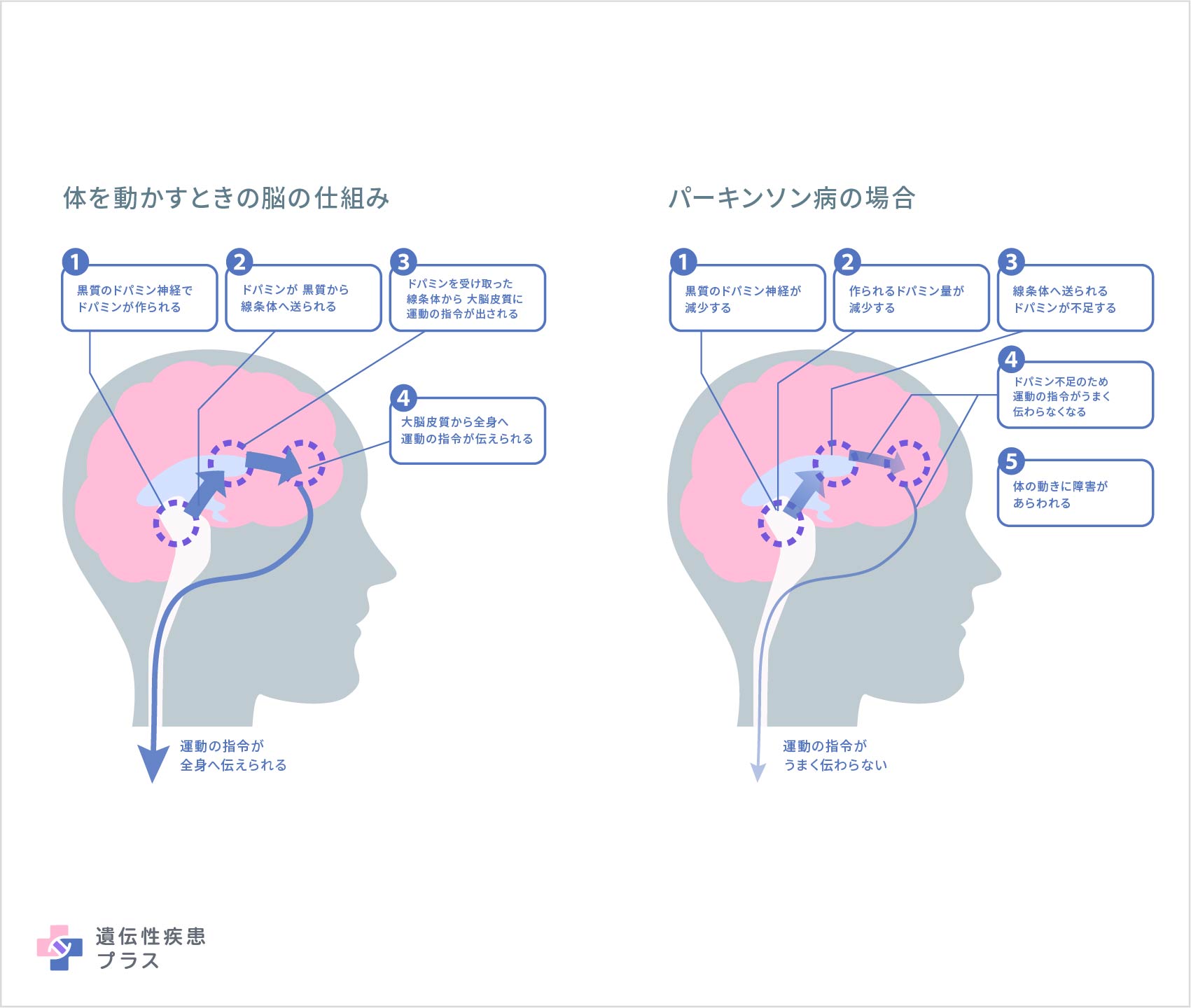
パーキンソン病で知能低下が現れることはほとんどありませんが、神経細胞が消失するときに作られ残存した神経細胞に現れる、レビー小体という異常な物質が原因で、認知症や幻覚を起こすことがまれにあります。
ドパミン神経細胞が減少する理由も、パーキンソン病になる原因と同様に、完全には解明されていませんが、これまでの研究から、ドパミン神経細胞にαシヌクレインというタンパク質が凝集して蓄積することが神経細胞の減少につながると考えられています。食事や職業、住んでいる地域などの特定な要因が原因になるという科学的なデータは、今のところ得られていません。
パーキンソン病の人の平均寿命は、治療を受けていれば全体の平均とほとんど変わらないとされています。転んで骨折、誤嚥性肺炎、便秘で腸閉塞などには気を付けつつ、体調を保っていくことが重要です。
何の遺伝子が原因となるの?
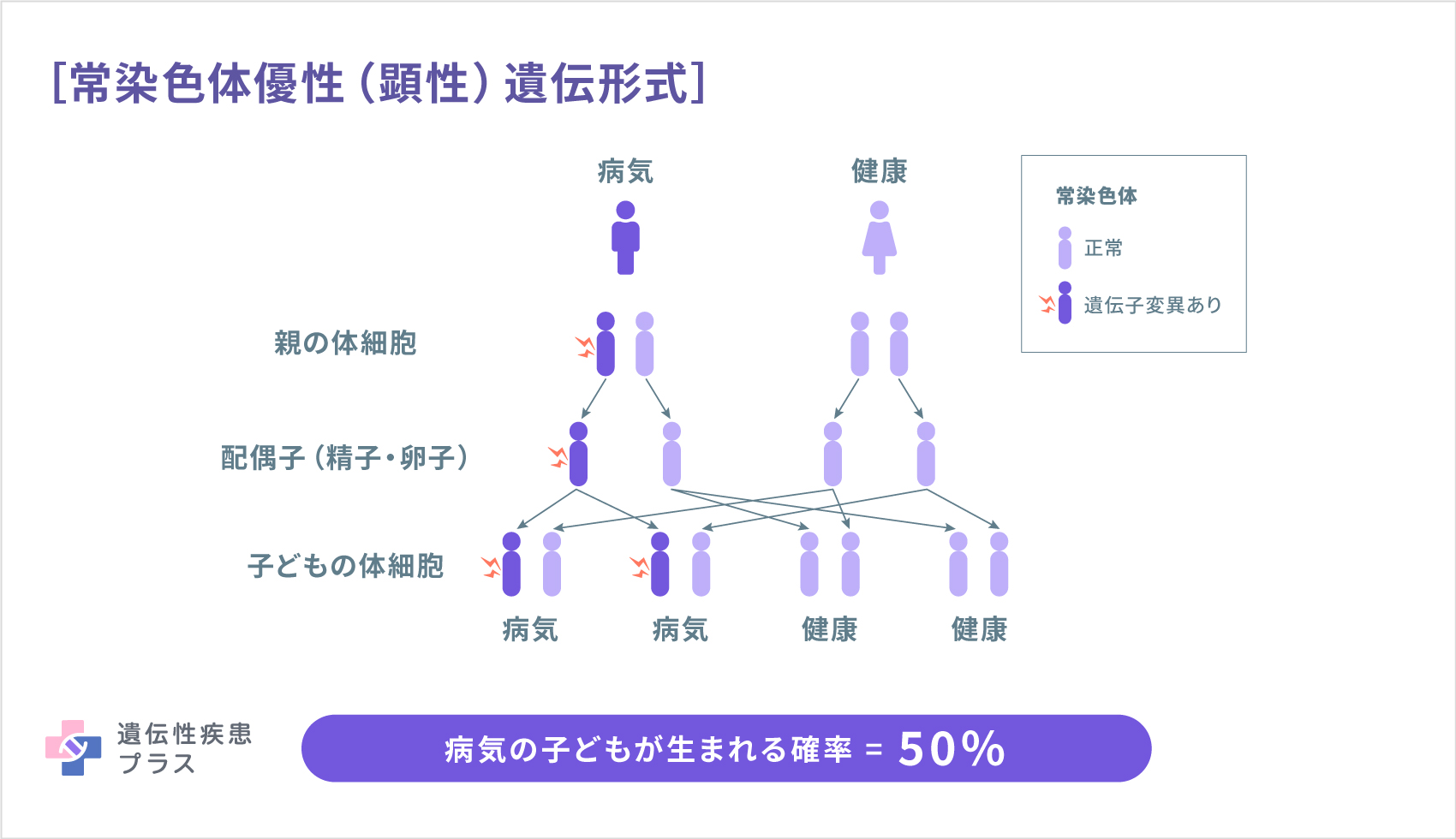
パーキンソン病は、ほとんどの場合遺伝しませんが、若年発症の方では親から子へ遺伝する様子が見られ、原因遺伝子も複数確認されています。遺伝するパーキンソン病は、常染色体優性(顕性)遺伝、常染色体劣性(潜性)遺伝、(まれにX連鎖遺伝)という形式で受け継がれます。(表を参照)このように、さまざまな役割の遺伝子が複数原因になっていることから、パーキンソン病になる仕組みは一通りでないことがわかります。これまでに、「シナプス伝達」「ミトコンドリアの質のコントロール」「リソソームを介したオートファジー」という、細胞の正常な機能に必要な異なる3つのプロセスが、パーキンソン病の発症に関わっているということまでは、突き止められています。
多くの人が該当する、親から子へ遺伝しないパーキンソン病は、環境要因(化学物質や外傷など)と、複数の感受性遺伝子(病気を発症しやすくさせる遺伝子)が関与して発症すると考えられています。このタイプのパーキンソン病患者さんがいる家系では、患者さんの子どもがパーキンソン病になるリスクは、そうでない家系に比べ、2.7~3.5倍高いことがわかっています。
常染色体優性(顕性)遺伝性パーキンソン病
PARK1(PARK-SNCA)
SNCAはパーキンソン病の患者さんで最初に変異が発見された遺伝子で、パーキンソン病などの神経変性性疾患において中心的役割を果たすと考えられている「αシヌクレイン」というタンパク質の設計図となります。αシヌクレインは、レビー小体に認められます。この遺伝子で見られる変異は、一塩基多型と呼ばれる、DNA配列が1文字変化したものや、遺伝子が2重、3重に重複して存在するものなど、さまざまです。
PARK8(PARK-LRRK2)
LRRK2は、ロイシンリッチリピートセリン/スレオニンプロテインキナーゼという酵素を作る遺伝子です。この遺伝子に起きる異なる12の変異が、パーキンソン病の原因になると報告されています。最も頻度が高い「p.GLY2019Ser」という変異は、常染色体優性(顕性)遺伝型のパーキンソン病患者さんの5~7%に認められますが、アシュケナージ系ユダヤ人のパーキンソン病患者さんでは15%~20%、北アフリカ系では30~40%と、特定の祖先に由来する集団でこの変異が多く見られています。人間は同じ遺伝子を両親から受け継いで2つ1セットで持っていますが、2つのうち1つだけにLRRK2の変異がある人では、パーキンソン病を発症する人としない人がいます(この様子を不完全浸透と言います)。
PARK17(PARK-VPS35)
VPS35は、細胞内小胞輸送という、細胞が生きていくうえで欠かせない機能に関わるタンパク質を作る遺伝子です。VPS35タンパク質の、620番目のアスパラギン酸がアスパラギンに置き換わってしまうようなVPS35遺伝子変異が、パーキンソン病の原因になることがわかっています。
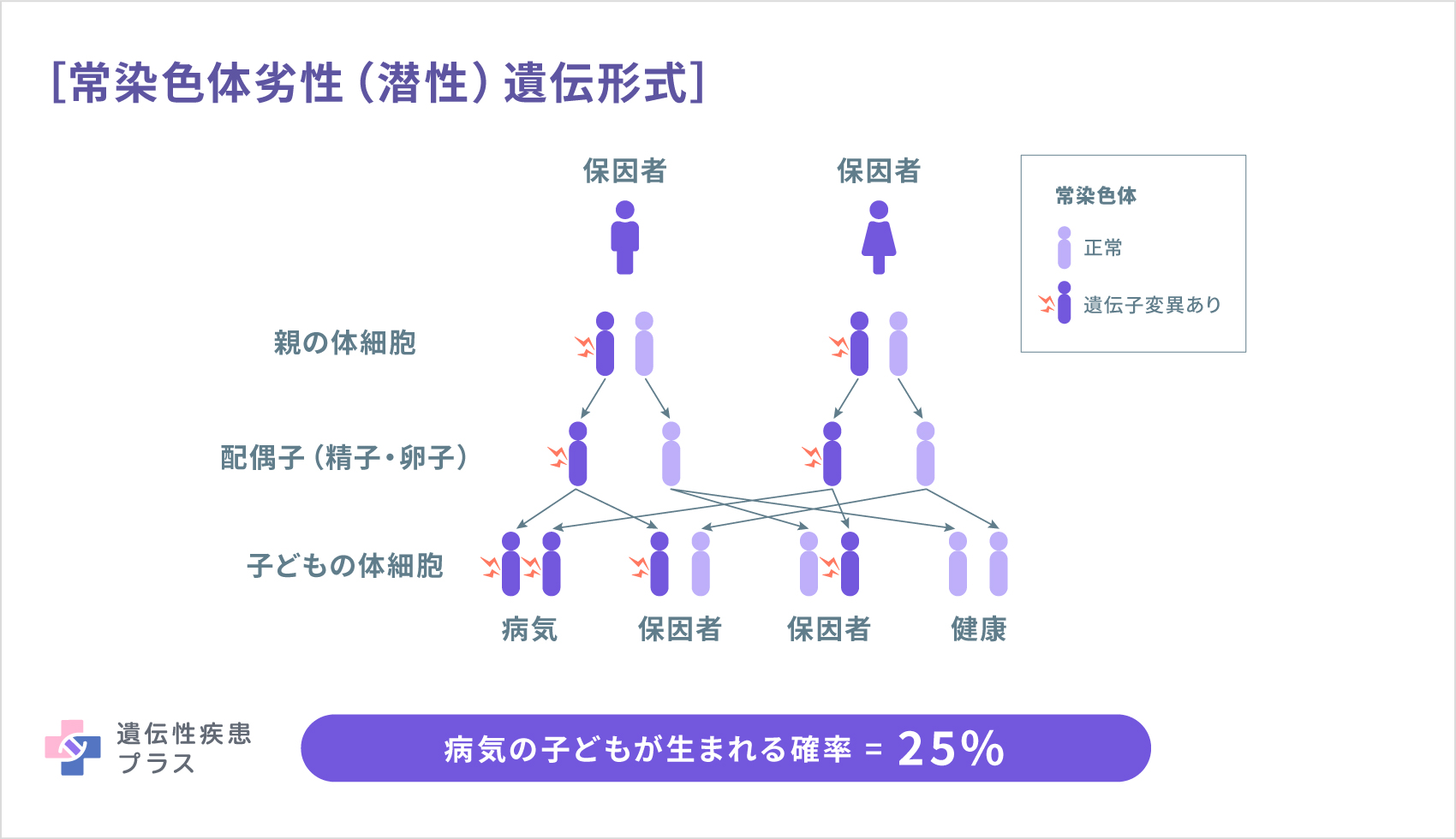
常染色体劣性(潜性)遺伝性パーキンソン病
表にあるような複数の遺伝子(例えば、早発性パーキンソン病タイプに関係するPARK2、若年性パーキンソン病タイプに関係するPINK1など)が、両親から受け継いだ2つとも変異していた場合、常染色体劣性(潜性)遺伝性のパーキンソン病を発症することがわかっています。常染色体劣性(潜性)遺伝性パーキンソン病は、早期発症で病気の進行が遅く、パーキンソン病の非運動症状は軽度であるといった、類似の症状 を示します。
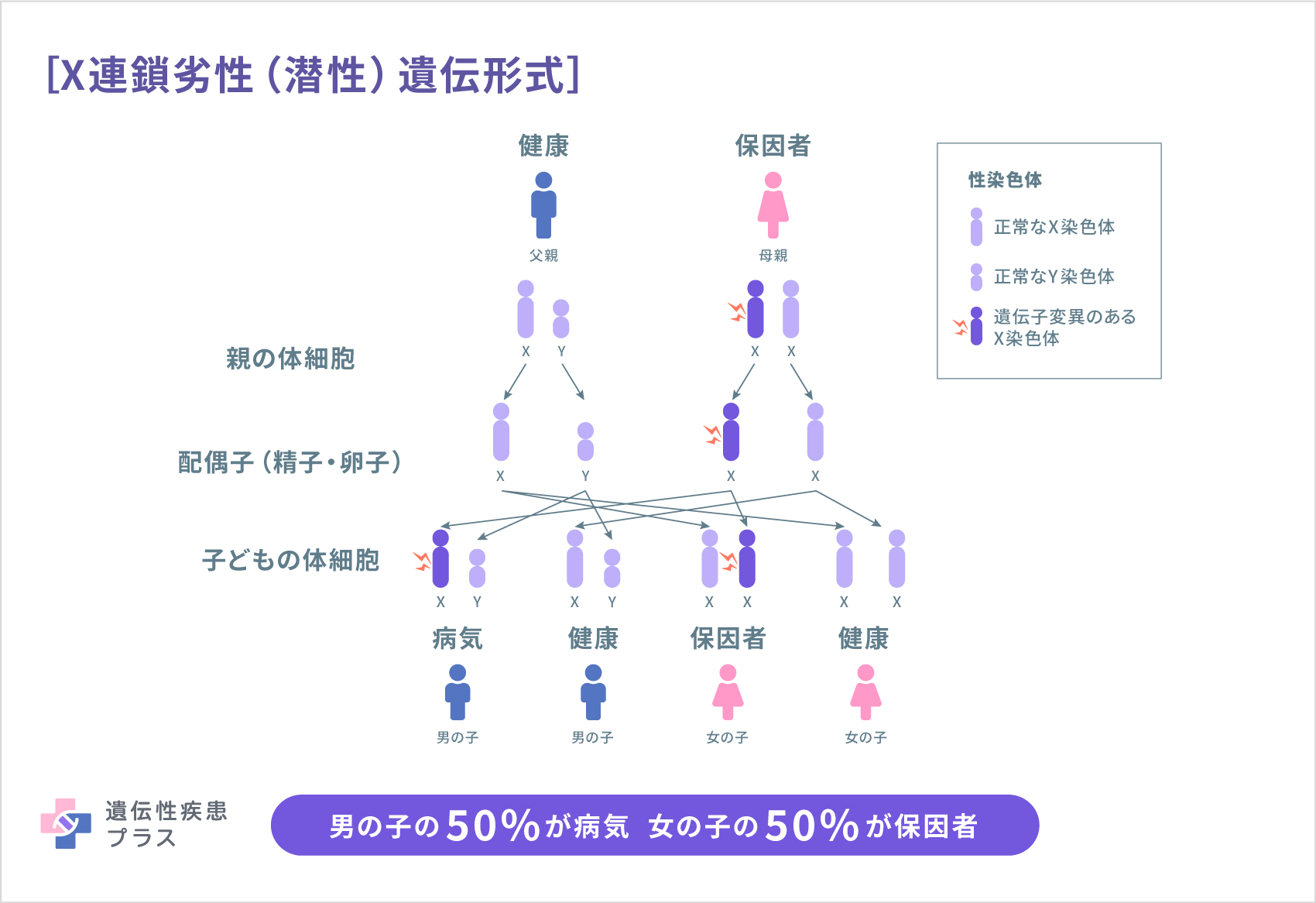
X連鎖遺伝性パーキンソン病
これまでにX連鎖遺伝性パーキンソン病を引き起こすとして知られているのは、TAF1遺伝子の変異だけです。この遺伝子は、遺伝子からタンパク質が作られるために必要なパーツ「TFIIDサブユニット1」のもととなる遺伝子です。この遺伝子の変異はまれで、今のところフィリピンの一部の人でしか見つかっていません。
多因子および原因不明のパーキンソン病
遺伝するパーキンソン病は、全患者の5%未満で、それ以外のほとんどは、多因子または原因不明です。ヒトゲノムが解読され、全ゲノム関連解析(GWAS)という方法で、パーキンソン病の感受性因子となり得るいくつかのゲノム領域や特定の遺伝子が同定されました。しかしながら、それらが病気にどのようにどれだけ関係しているのか、また、環境とどう関連しているのかなど、これから解明していかなくてはならないことが、まだたくさん残っています。
どのように診断されるの?
パーキンソン病は、採血や脳のMRIなど、一般的な検査で他の病気に特徴的な異常が見られず、「どのような病気?」にあるような特徴的な症状があり、進行の経過の問診なども参考にして、総合的に判断した上で診断されます。
パーキンソン病に似た症状のある病気を総称して「パーキンソン症候群」と呼びます。パーキンソン症候群には、神経難病の進行性核上性麻痺や脊髄小脳変性症、薬の副作用、一酸化炭素やマンガンの中毒、脳腫瘍、外傷の後遺症などがありますが、医師の総合的な判断から、こうした病気とは区別され、パーキンソン病と診断されます。
一般に、「レボドパ 」(L-dopa)という薬で症状が改善される、あるいは手足の症状が左右非対称であることが、パーキンソン病診断の裏付けになるとされています。パーキンソン病の家族歴がある患者さんでは、遺伝子検査で原因遺伝子を確認することもあります。
消失せず残存している黒質神経細胞に存在するレビー小体も、遺伝しないタイプのパーキンソン病の、病理学的診断の手がかりとされていますが、PARK2変異などのみられる遺伝性のパーキンソン病で、レビー小体がない場合があることも認められており、レビー小体と発症の関連性については、まだ研究が続けられています。
どのような治療が行われるの?
パーキンソン病は、原因がまだ完全に解明されていないため、病気の進行を止めたり、病気を根本的に治したりできる治療法はまだありません。
現在、主に行われているパーキンソン病治療は、少なくなったドパミンを補充する薬物療法です。ドパミンそのものは、口から飲んでも脳に移行できないので、代謝されてドパミンになるレボドパ(L-dopa)を薬として服用します。レボドパを飲むと、腸から吸収されて脳内へ移行し、ドパミン神経細胞に取り込まれてドパミンとなり、働くことができます。レボドパ以外にも、ドパミン受容体作動薬(ドパミンと同様の作用をもつ薬)、モノアミン酸化酵素阻害薬(ドパミンを分解する酵素の働きを妨げる薬)、COMT阻害薬(レボドパを分解する酵素の働きを妨げてレボドパの効果を高める薬)、アマンタジン(神経細胞のドパミン放出を助ける薬)など、さまざまな治療薬が患者さんの状態に応じて処方されます。
薬物療法の他にも、リハビリテーションや、薬の効果が得られにくい人に対する特殊な手術などがあります。最もよく行われる手術療法は「深部脳電極による電気刺激療法」と呼ばれるもので、脳内に電極を入れて、運動を抑制している「視床下核」という部分を電気でまひさせ、体を動きやすくする治療です。手術は特殊な技術を要するため、限られた病院で行われています。
また、「どのような病気?」にあるように、最近、αシヌクレインというタンパク質がドパミン神経細胞に蓄積することが発症に関わることがわかったので、αシヌクレインが蓄積しないようにする薬の開発について、研究が進められています。
病院での治療以外にも、普段から散歩やストレッチなどを行って、体を動かすことは、体力を高め、パーキンソン病の治療になります。自分ではまっすぐ立っているつもりが、斜めに立っていることも少なくないため、鏡を見て姿勢を正すくせをつけるのも良いでしょう。また、明るい気持ちで過ごすことも重要なので、ぜひ普段の生活の中で小さな楽しみを見つけるなど、工夫をしてみましょう。
どこで検査や治療が受けられるの?
日本でパーキンソン病の診療を行っていることを公開している、主な施設は以下です。
- 北海道大学病院 脳神経内科
- 東北大学病院
- 仙台西多賀病院 パーキンソン病センター
- 千葉大学医学部附属病院 脳神経内科
- 自治医科大学 脳神経外科
- 東京大学医学部附属病院 脳神経内科
- 東京女子医科大学 脳神経外科 機能神経外科
- 東京慈恵会医科大学附属病院 脳神経内科
- 順天堂大学医学部附属順天堂医院 脳神経内科
- 国立精神・神経医療研究センター NCNP病院
- 名古屋大学医学部附属病院
- 愛知医科大学病院
- 東名古屋病院 脳神経内科
- 京都大学医学部附属病院 脳神経内科
- 京都府立医科大学附属病院 脳神経内科
- 大阪大学医学部附属病院 神経内科・脳卒中科
- 三重大学医学部附属病院 脳神経内科
- 松江医療センター脳神経内科
- 徳島大学病院 パーキンソン病・ジストニア治療研究センター
- 九州大学病院 脳神経内科
- 福岡大学医学部 脳神経内科 福岡パーキンソン病診療センター
※このほか、診療している医療機関がございましたら、お問合せフォームからご連絡頂けますと幸いです。
患者会について
パーキンソン病の患者会で、ホームページを公開しているところは、以下です。
参考サイト
・参考文献:医学書院 医学大辞典 第2版








