どのような病気?
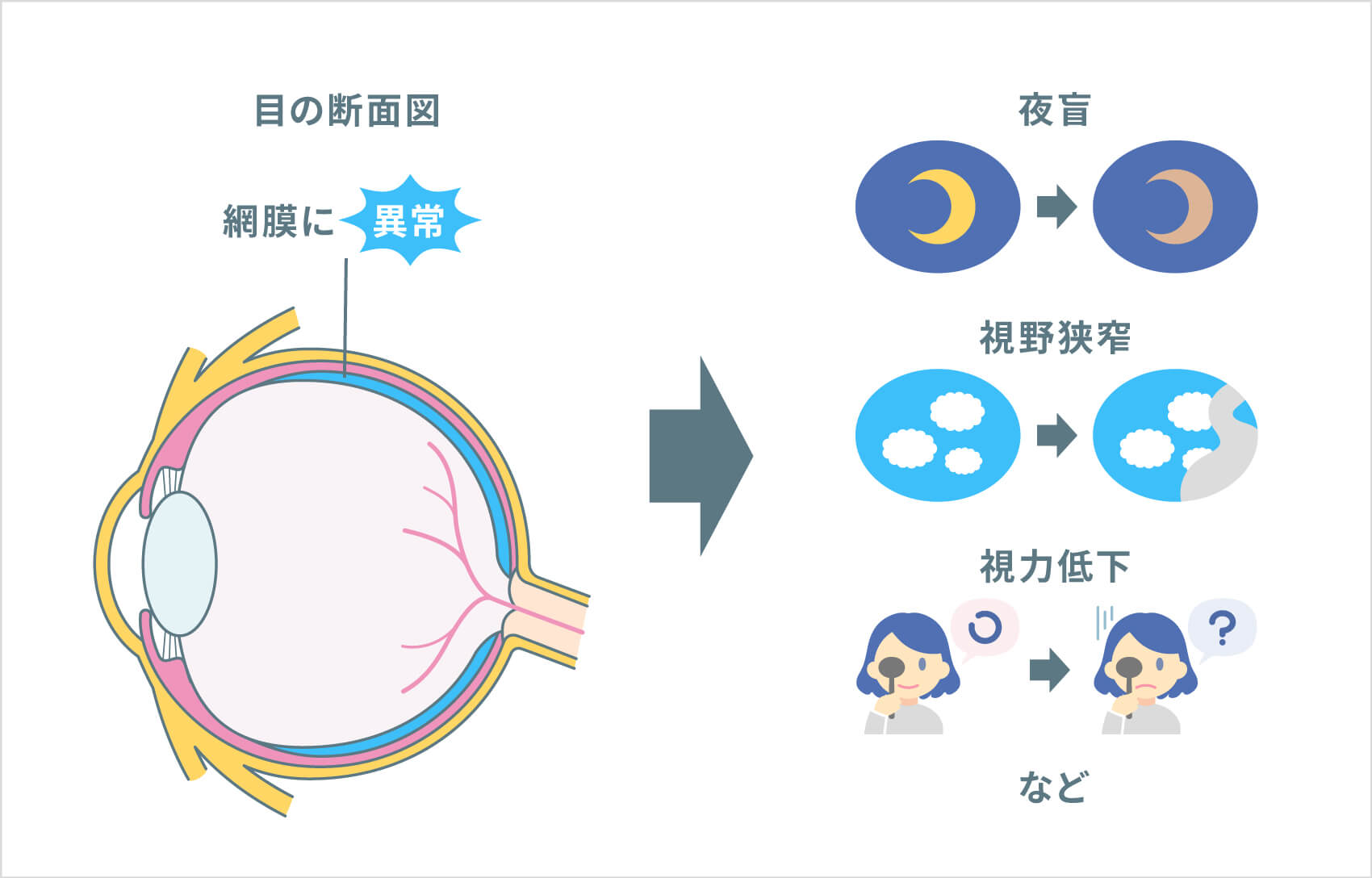
網膜色素変性症は、目の組織のうち、内側で光を感じる部分の「網膜」に異常がみられる、進行性の遺伝性疾患です。主な症状は、暗いところでものが見えにくい(夜盲:やもう)、視野が狭い(視野狭窄)、視力低下で、両目に起こり、数年~数十年かけてゆるやかに進行します。
網膜ではさまざまな種類の細胞が働いていますが、中でも「錐体(すいたい)細胞」と「杆体(かんたい)細胞」の2種類の細胞が光を感じます。この2つの細胞は、まとめて「視細胞」と呼ばれます。錐体細胞は視力や色覚に関わっており、杆体細胞は、網膜の中心部以外に多く分布しており、視野の広さや暗い中での光の感じ方に関わっています。錐体細胞は、網膜の中心にある「黄斑」と呼ばれる部分に多く分布しており、中心の視力や色覚などに関わっています。
網膜色素変性症の多くでは、杆体細胞から障害が始まります。その場合、最初に夜盲の症状が現れ、進行すると周辺の視野が狭くなります。夜盲は、生活環境によっては気付きにくい場合もあるため、視野が狭くなったことにより周りの人や物にぶつかりやすくなったなどで病気に気付く人もいます。視界が白い、あるいはまぶしく感じる人もいます。さらに病気が進むと、錐体細胞も障害され始め、視力低下が起こってきます。しかし、網膜色素変性症の原因遺伝子は多数あり、それぞれの遺伝子変異により症状の出方も異なるので、症状の順番には個人差があります。例えば、最初に視力が低下してから夜盲を自覚する人もいます。また、網膜色素変性は、早期から白内障を合併するのも特徴です。
症状が現れる年齢にも個人差があり、30代で視力や視野がかなり低下する人もいれば、70歳で視力1.0の人もいます。長い経過をたどり、矯正視力が0.1以下になる人が多いものの、暗黒になる人はあまり多くないと知られています。
網膜色素変性症は、厚生労働省の特定疾患(指定難病90)に指定されており、医療費助成の対象となります。また、視力や視野の障害の程度によっては、身体障がい者の認定対象となります。
何の遺伝子が原因となるの?
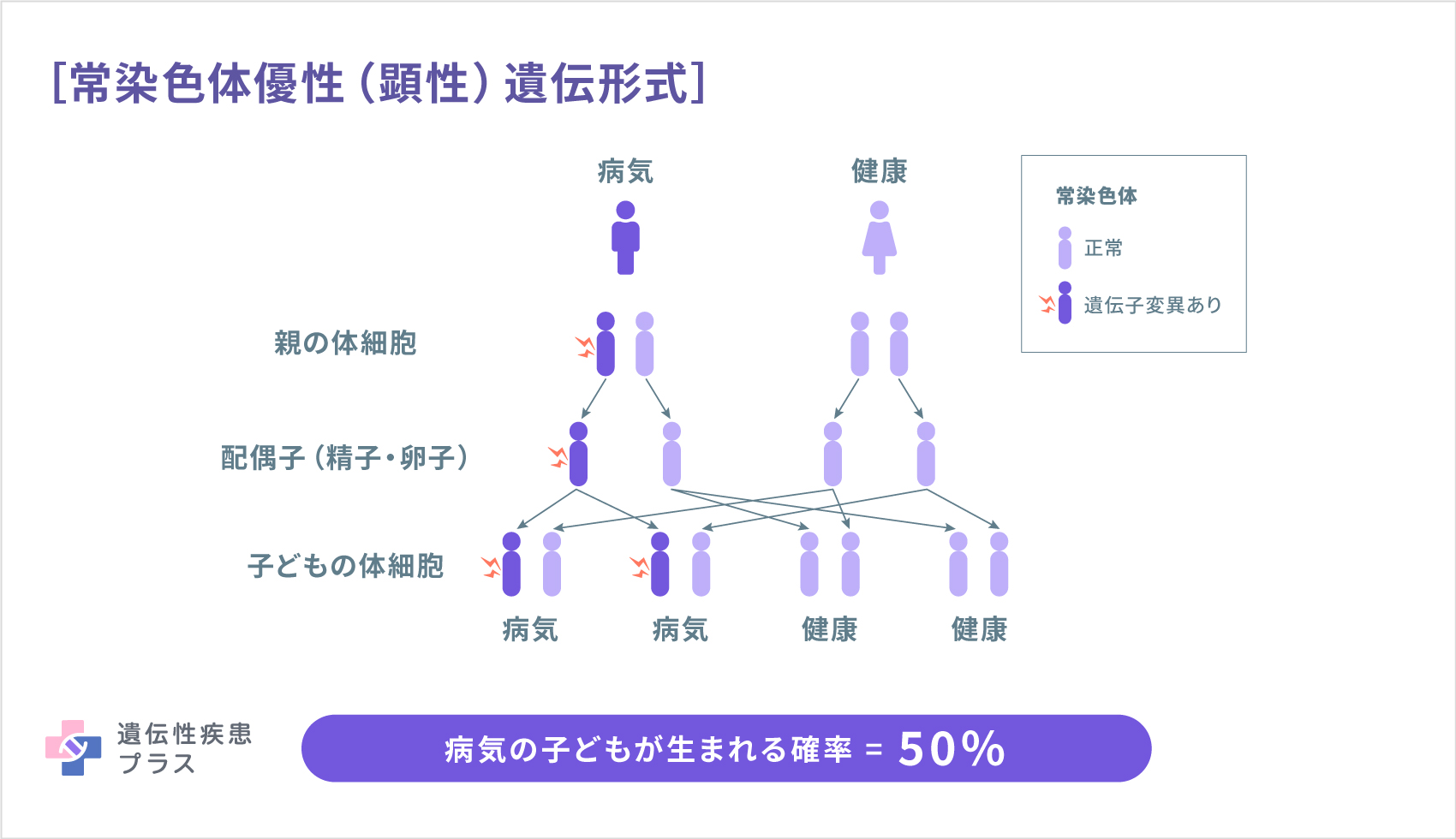
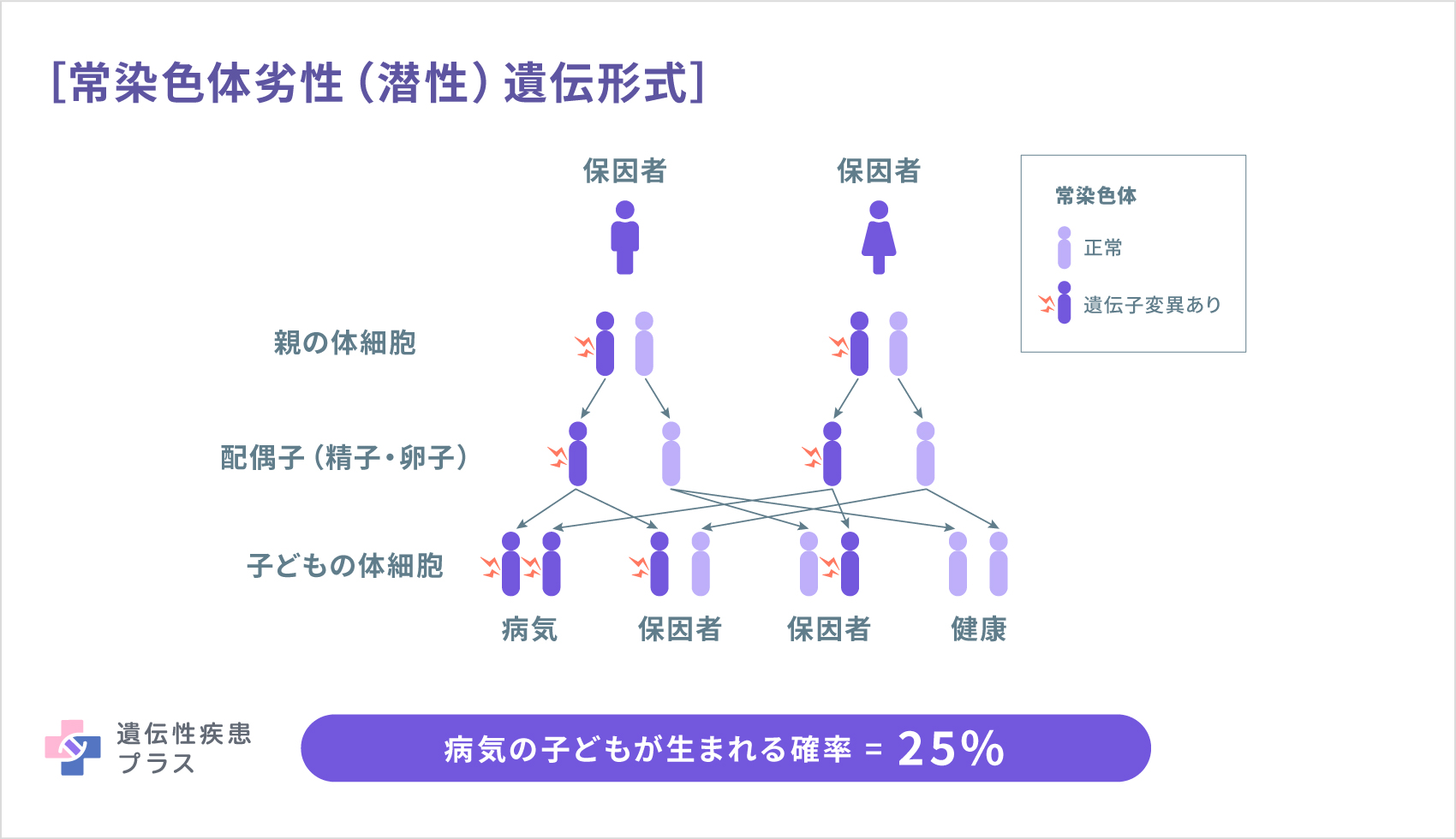
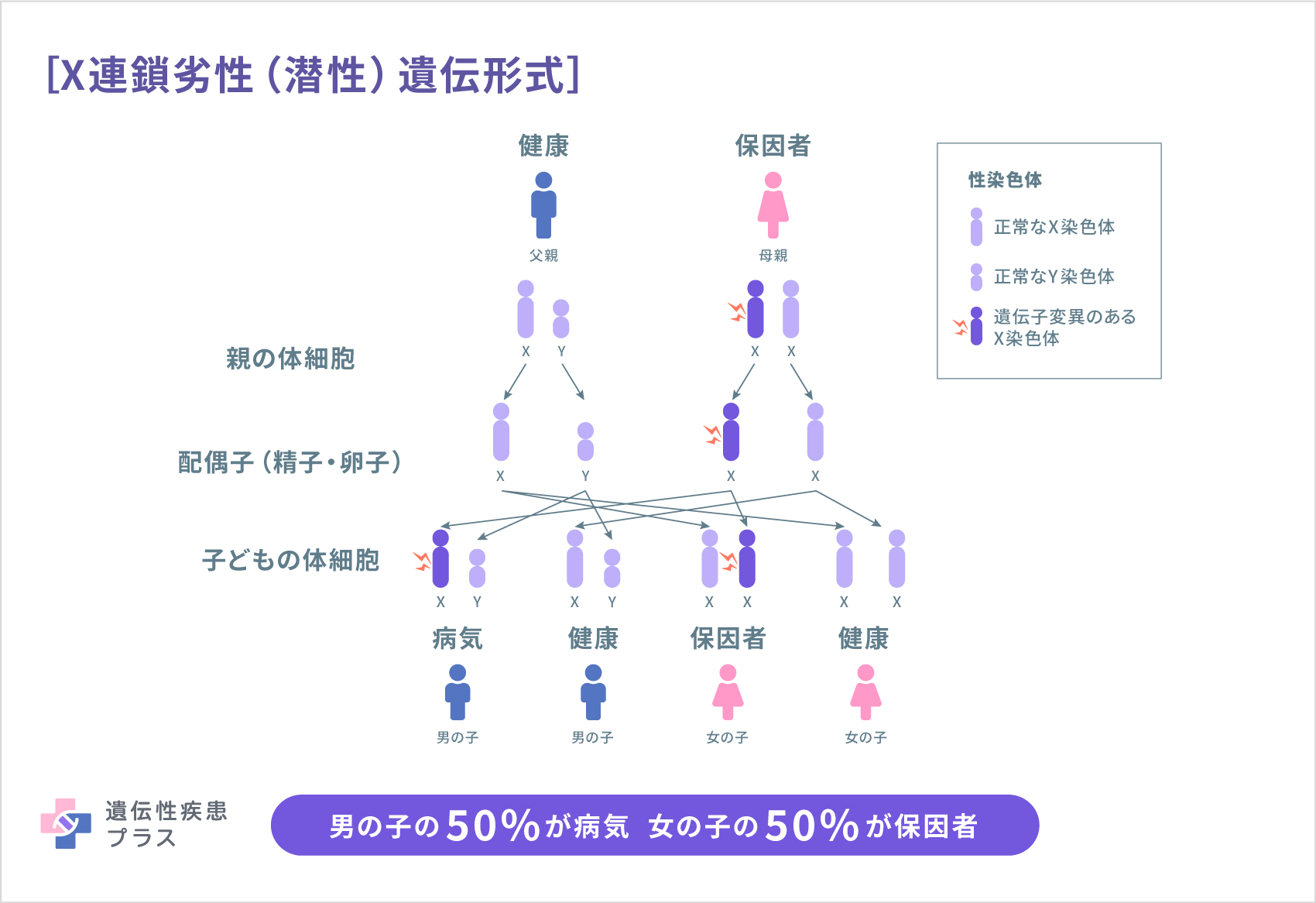
網膜色素変性症の原因遺伝子は、これまでに40種類以上が報告されています。親から子へ遺伝することがはっきりと確認できるのは全体の半数程度です。その遺伝形式はさまざまで、常染色体優性(顕性)遺伝(10~17%)、常染色体劣性(潜性)遺伝(25~35%)、X連鎖劣性(潜性)遺伝(2~5%)などがあります。少数ですが、ミトコンドリア遺伝(母系遺伝)や二遺伝子性遺伝も見られます。また、家系にこの病気の人がいないのに子供に遺伝子異常が生じ、病気になる孤発例も多く見られます。常染色体優性(顕性)遺伝の場合には、どちらかの親がこの病気だったときに、子どもに病気が遺伝する確率は50%です。常染色体劣性(潜性)遺伝の場合には、たくさんあるこの病気の原因遺伝子のうち、同じ遺伝子の異常を両親が持つ場合に、子どもで発症する可能性があります。こういうケースは、血族結婚などでない場合には、まれです。X連鎖劣性(潜性)遺伝の場合には通常男の子が、ミトコンドリア遺伝の場合には女の子が発症します。
多くの人ではまだ原因遺伝子が不明ですが、日々研究が進められており、次々と原因遺伝子が報告されています。さらに、日本人に多い遺伝子の変化などもわかってきています。例えば、常染色体劣性(潜性)遺伝のものではEYS遺伝子に変異が、常染色体優性(顕性)遺伝のものではRHO遺伝子やPRPH2遺伝子に変異が見つかる例が比較的多いとされています。また、X連鎖性劣性(潜性)遺伝のものではRPGR遺伝子とRP2遺伝子の2種類の遺伝子に変異が見つかっています。二遺伝子性遺伝のものとして、ROM1遺伝子とPRPH2遺伝子の両方で、それぞれ2つ持つ遺伝子のうち1つが変異しているケースが見つかっています。今後さらに多くの原因遺伝子異常が見つかる見込みです。
同じ「網膜色素変性症」という名前の病気でも、異なった遺伝子変異をもつ人が多くいるため、進行や症状がさまざまであるということを理解し、治療に臨むことが大切です。
どのように診断されるの?
網膜色素変性症は、次の4つの目の検査で診断します。
1) 眼底検査
目薬で瞳を開いてから、眼底の状態を調べます。初期には、血管が細くなっていたり、ごま塩状の所見がみられたりします。中期には、これらの所見が進行した状態でみられるほか、骨小体様(こつしょうたいよう)色素沈着と呼ばれる特徴的な色素沈着が、眼底の周辺にみられます。後期には、黄斑部だけが正常な眼底の色調で、それ以外の全体に色素変性が見られ、さらに進行すると色素変性は黄斑部にも及びます。後期には、視神経乳頭と呼ばれる部分も萎縮して白くなります。まれに、眼底に色素沈着が見られない場合もあります。
2) 視野検査
特殊な装置をのぞき込んで見える範囲を調べることで、病気の進行状況を調べます。初期には、リング状に視野が欠けたり(輪状暗点)、部分的に視野が欠けたりします。進行すると、中心に向かって視野が狭くなります(求心性視野狭窄)。周辺に残っていた視野も消失していき、中心だけが見えるようになります。
3) 蛍光眼底検査
腕の静脈から造影剤を入れながら、眼底写真を撮って調べます。網膜が強く萎縮している部分に強い蛍光が確認されます。
4) 網膜電図
角膜上に電極を載せ、網膜に光を当てて、視神経を通して脳に伝わる電気信号を調べます。初期には、電気信号が小さくなり、中期以降は確認されなくなります。
これらの検査結果と自覚症状に基づいて設けられた診断基準に沿って、診断を受けることになります。
また、まだ原因遺伝子が完全に解明されているわけではない一方で、効率の良い遺伝子診断法が、現在研究されています。この診断法が確立されることにより、一人ひとりの遺伝子の変異に合わせた治療が行えるようになることが目標とされています。
どのような治療が行われるの?
網膜色素変性症の治療として、症状の進行を遅らせることを期待して、ビタミンAやヘレニエン(体内でビタミンAに変換されるβカロテンの一種)、循環改善薬(血液の流れを良くする薬)などを内服することがあります。ビタミンAは、網膜色素変性症の進行を遅らせる働きを示した米国の研究報告がありますが、全ての人にあてはまるという証明はされていません。また、ビタミンAは取りすぎると副作用の恐れがあり、特に妊娠中の摂取には注意が必要です。循環改善薬も、必ずしも全員に有効ではありませんが、視野や明るさの見え方が改善される人もいます。
根治を期待できる治療として、子供のころから発症する重症な、RPE65遺伝子の変化でおこる網膜色素変性症に対する遺伝子治療薬「ルクスターナ」(一般名:ボレチゲン ネパルボベク)が、2023年6月に日本で承認されました。さらに、現在世界各国で、治療法の開発に向けて、網膜神経保護、遺伝子治療、網膜幹細胞移植、人工網膜などの研究が進められています。病気の進行を遅らせるための網膜神経保護については、米国で臨床試験が開始されています。また、欧米では、子供のころから発症する重症な、RPE65遺伝子の変化でおこる網膜色素変性症の遺伝子治療が試みられており、有効性が期待できそうな報告がされています。日本では、他人のiPS細胞から作った視細胞のもとになる細胞を育ててシート状にし、患者さんの網膜に移植する研究が始まっており、現在臨床試験が行われています。このように、研究は急速に進んでいます。世の中に普及するにはまだ時間がかかりますが、治療の開発は確実に進んでいます。
見え方に関しては、まぶしさを和らげて見やすくする遮光眼鏡(通常のサングラスとは異なるレンズのもので、コントラストを鮮明にすることや、明るいところから急に暗いところに入ったときの暗順応障害に対し有効)、活字を見やすくするルーペや拡大読書器など、視力の低い人用に開発された各種の補助器具を病状に合わせて活用し、社会生活が送りやすいように工夫します。コンピューターの音声ソフトなども役立ちます。自分が視覚障害者であることを周囲に知らせるために白杖を持つ場合には、安全に歩行するために訓練を受けます。
どこで検査や治療が受けられるの?
日本で網膜色素変性症の診療を行っていることを公開している、主な施設は以下です。
- 山形大学医学部附属病院
- 東京大学医学部附属病院 眼科
- 千葉大学医学部附属病院 眼科
- 横浜市立大学附属市民総合医療センター眼科
- 名古屋大学病院眼科学・感覚器障害制御学
- 名古屋市立大学病院
- 三重大学医学部附属病院 眼科
- 京都大学大学院医学研究科眼科学教室
- 関西医科大学総合医療センター
- 九州大学病院眼科
- 宮崎大学医学部 眼科
- 鹿児島大学病院 眼科
※このほか、診療している医療機関がございましたら、お問合せフォームからご連絡頂けますと幸いです。
患者会について
網膜色素変性症の患者会で、ホームページを公開しているところは、以下です。










