【東】の専門医・齋藤加代子先生が語る「地域における医療の特色と課題」
- 2024.09.12 公開
- 脊髄性筋萎縮症
- 遺伝性疾患プラス主催イベント
- 新生児スクリーニング検査

日本の東に位置する東京都を拠点に、遺伝性疾患をご専門として長年携わっておられる、東京女子医科大学 名誉教授、同 ゲノム診療科 特任教授の齋藤加代子先生に、地域における医療の特色や課題について、ご講演頂きました。
東京女子医科大学の齋藤です。まず、東、特に東京の場合について、地域の特徴と課題を一覧表にまとめてみました。左右に良い点(Pros)と課題(Cons)を並べてみましたので、上から一緒に見ていきましょう。

まず東京は、大都市であり、生活のあらゆる面で利便性が高いことが大きな特徴として挙げられます(Pros)。一方で、新宿区だけで大学病院が3つあります。さらに、国立の高度専門医療センター(ナショナルセンター)も1つあります。特定の地域に大きな病院が偏っている点は、全国における医療の均てん化という視点から考えると、課題と言えることの1つです(Cons)。
次に、東京は各所でバリアフリー化が大変進んでおり、これは大きな良い特徴(Pros)の一つだと考えます。実際、車椅子やストレッチャーを使用している方が、ヘルパーさんの介助を受けながら地下鉄を乗り継いで外来受診されているケースもあります。また、こうした環境があることにより、患者さんたちの自立度が高くなっています。私は脊髄性筋萎縮症(SMA)の子どもから大人までの患者さんの外来診療を担当していますが、その中に、50代の重症型で、気管切開をしており身動きが全くできない患者さんがいます。この方は、ヘルパーさん2人にストレッチャーを押してもらって外来受診をされています。さらに一人暮らしをされており、夜間もヘルパーさんが泊まり込みで呼吸器の管理をしています。一度は施設に入所したのですが、晩酌ができないことを理由に、再び一人暮らしを選択したとのことでした。「夜には好きなお酒を飲みたいから」とおっしゃっていますが、肝機能があまり良くないため、ヘルパーさんと私からいつも注意を受けています(笑)。このような生活が可能なことは、東京の環境が非常に便利であることを示しています。それから、私は遺伝子治療の国際共同治験に携わってきましたが、地方からその治験を受けるために東京に来られた患者さんが、お正月を挟んで2か月間、家族でウィークリーマンションに滞在されたというケースもありました。このように、地方からも治験に参加できる利便性とアクセスの良さは大きな利点だと言えます。しかし、こうした利点についての情報発信が十分に行われているかというと、そうとは言えないと感じています(Cons)。具体的には、便利なサービスの存在や、適切な医療機関・医師の選択方法について、患者さんに十分な情報が届いていない可能性があります。
それから、東京には、さまざまな専門性の高い医療施設があります(Pros)。がんの場合にも、それから遺伝性疾患の場合にも、専門医を受診することで、最先端の医療を受けられる可能性が高くなります。東京は交通アクセスも良いため、地方からセカンドオピニオンを求めて専門医のいる病院を受診される方も多くいらっしゃいます。一方で、「万能性に乏しい」(Cons)については、高度な専門性を持つ医師であっても、例えば、患者さんが複数の疾患を合併している場合にはそれぞれの専門医に紹介する必要がある点や、1人の専門医が全ての治療を担当することが難しいため患者さんは複数の診療科を受診する必要がある点などが、課題として挙げられます。
続いて、効率性が高いこともメリットとして挙げられます(Pros)。これは反対に言うと「物理的に狭い」ということで、表にはそう入れていますが(Cons)、例えば、私が勤務している東京女子医科大学は新宿という、地価が非常に高い地域にあります。そのため、広大なキャンパスはありませんが、限られた敷地を有効活用し、比較的コンパクトな空間内で多くのことが効率良く出来るように設計されており、この点で非常に便利です。さらに、新しい医療の導入がしやすいという利点もあります。これは先ほどお話しした、専門性の高さにも関連しますが、東京は、海外からの情報をキャッチし、最新の医療技術を日本に導入しやすい環境にあります。その一方で、狭いことにも関わるかも知れませんが、同じ大学病院の外来で診察とリハビリテーションの両方を行うことが、現状では難しい状況があります(Cons)。特に、遺伝性疾患の患者さんたちにとって理学療法は非常に重要ですが、それを受けるために別の医療施設に行かなければならないことがあります。療養型の病床も都市部では不足しており、東京でも郊外では広い土地に療養型の病床があって理学療法などを受けることができるのですが、都心では、そういった施設の設置が困難な状況にあります。
あとは、先ほど1人住まいの方の話をしましたが、東京では在宅医療が非常に向上してきています(Pros)。在宅での理学療法も非常に進歩しています。大学病院での理学療法が難しい代わりに、訪問リハビリテーションが発達しており、そしてまた理学療法士の方々が熱心に勉強してかなり高度な技術も習得してくださっているおかげで、高度な治療も含めて在宅で行えるようになってきています。
最後に、いろいろな領域において、リーダー(船頭)が東京にはとても多いことが、良い点として挙げられます(Pros)。例えば、今、私たちはSMAの新生児スクリーニングを推進していこうとしていますが、自治体や国に働きかけるために、東京におられる各方面の船頭となる方々と協力して進めることができています。ただ、地方では、一人の代表の方や、教授の先生などにお伝えすることで、いっぺんに解決できるようなこともありますが、東京は、一人の声の大きさというよりは、みんなの声で動いていく傾向があるため、自治体全体として、変化の対応に長い時間がかかるなどの課題もあると感じています(Cons)。この点について、私が専門とするSMAに関して感じている地域差を、少し具体的にお話ししたいと思います。
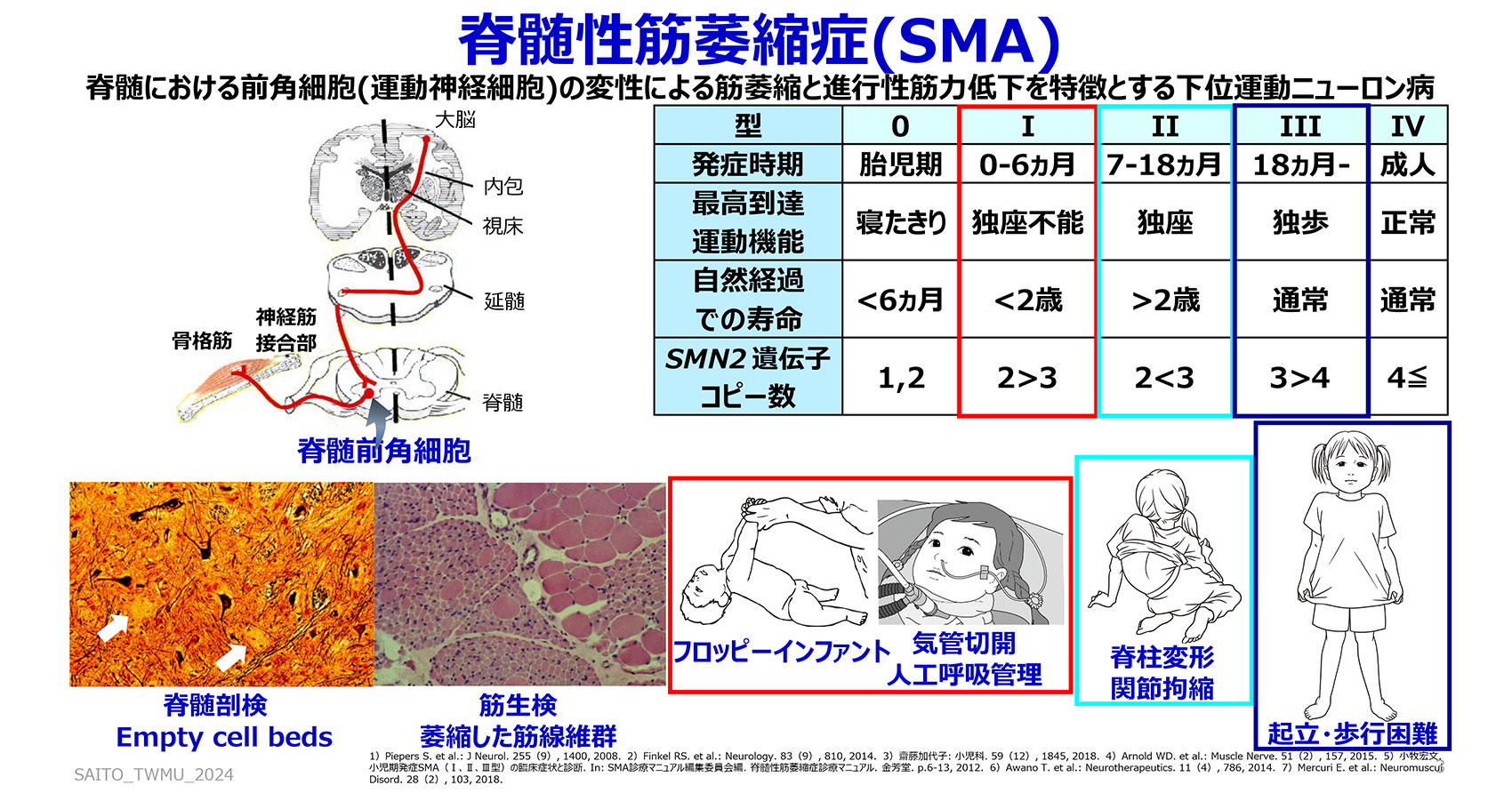
遺伝性の難病であるSMAを持つ赤ちゃんは、フロッピーインファントと言い、筋肉が弱いために体がとても柔らかくだらりとしたような状態にあるなどの特徴があります。昨今、遺伝子治療などいくつかの新しい治療法が承認されて使えるようになったため、早期発見・早期治療がより重要視される疾患となりました。そのため、新生児スクリーニングを全国に広げていく動きを進めているのですが、ここで地域に関わる課題がいくつか生じてきています。今、その均てん化を図りつつ、活動をしているところです。
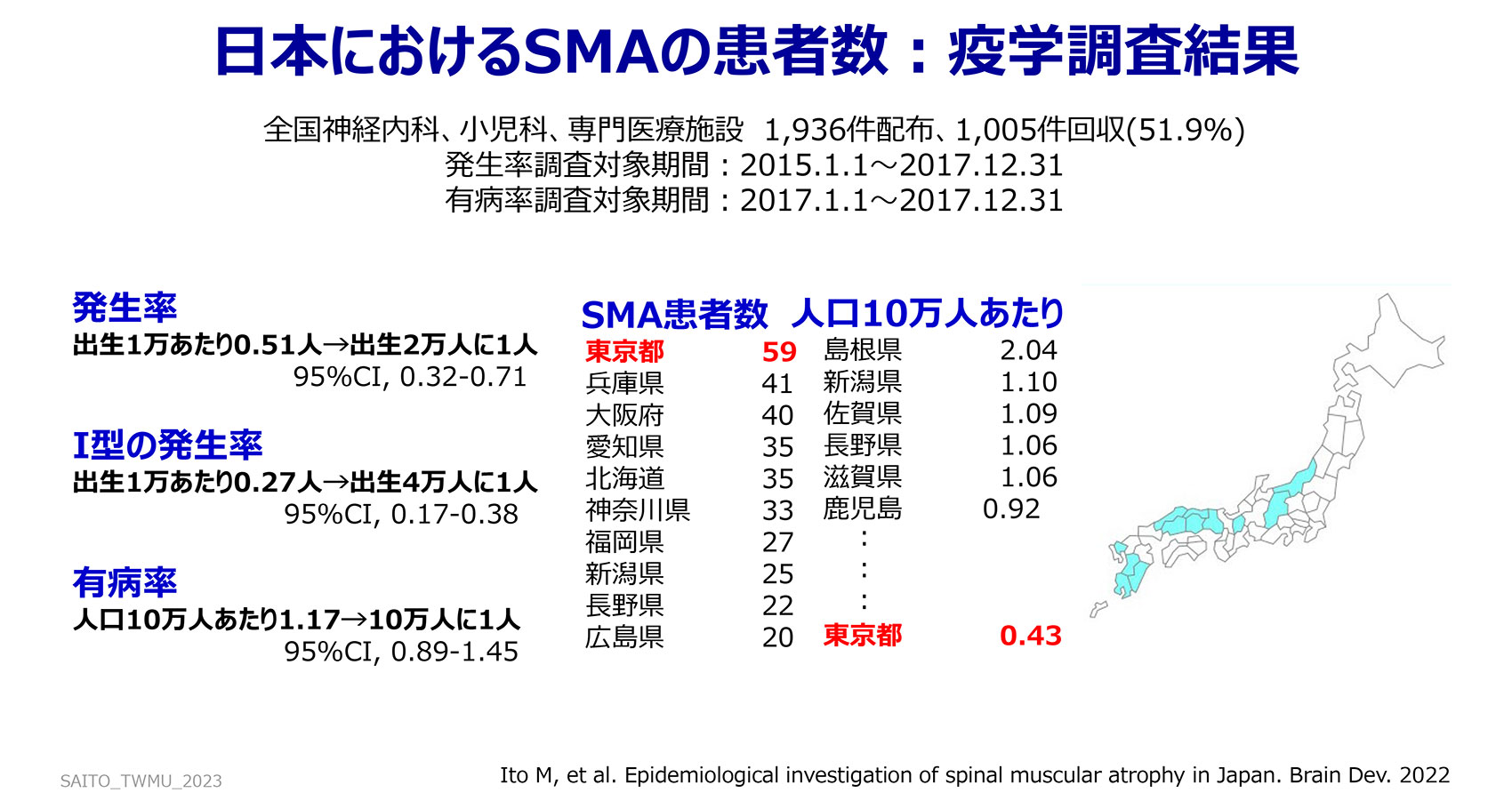
上図は私たちが行った疫学調査の結果です。SMAの発生率は、出生2万人当たり1人の割合です。以前はSMAを持つ赤ちゃんは、年間50人くらい生まれていましたが、出生率の低下により、現在は年間40人くらいに減少しています。有病率は10万人に1人程度で、日本全体では約1,400人の患者さんがいると推定されます。地域別の患者数を調査したところ、東京都が59人で最も多い結果となりました。しかし、この順位は単純に人口の多さによる影響が大きいため、人口10万人当たりの比率で計算し直しました。すると、東京都は0.43人で47都道府県中27位となりました。つまり、東京都は人口が多いため患者数が多く見えますが、10万人当たりの発生頻度で見ると順位は高くないということだったのです。発生頻度が高いのは、島根県、新潟県、佐賀県、長野県、滋賀県、鹿児島県などでした。発生頻度が高い県を、地図上で水色に塗ってみたところ(上図右側)、西日本と南日本にSMAの患者さんが多いことが見て取れました。SMAの新生児スクリーニングを全国で開始したところ、1~2年間1人も患者さんが見つからない県が多い中で、沖縄県や熊本県では開始直後に患者さんが見つかりました。これは、地域による頻度の差が影響したのではないかと思っています。ひょっとしたら、大陸や、南の方の島から日本に渡ってきた人で、SMAの患者さんの頻度が多い可能性もあると想像しています。逆に、東北地方など、SMA患者さんの頻度が低い地域では、SMAの診療経験がある医師が少ないと想定されました。そのため、SMAの新生児スクリーニング後の医療体制の強化に、意識的に力を入れています。
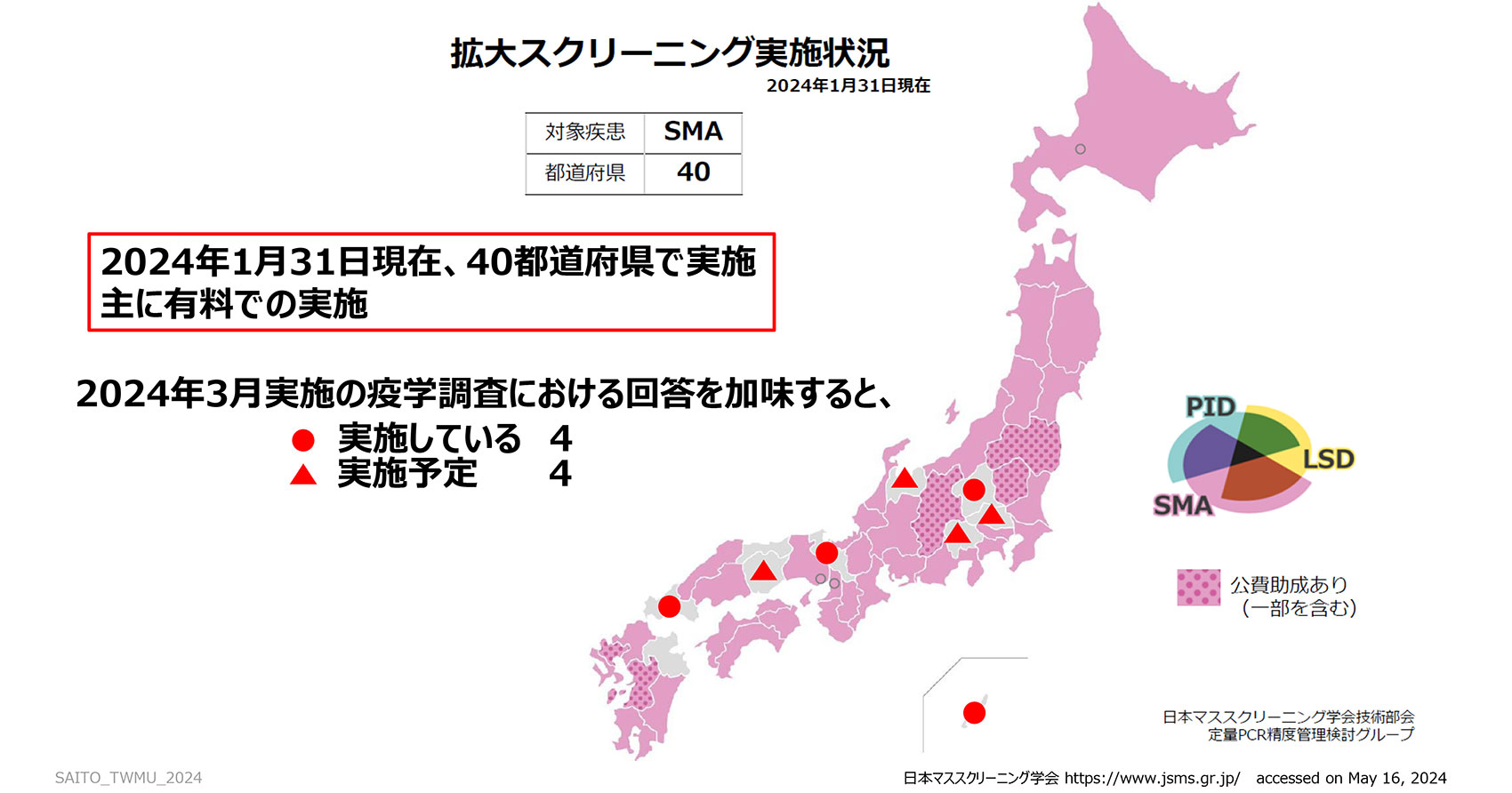
これは、日本マススクリーニング学会で発表している図ですが、日本でSMAの拡大新生児スクリーニングが実施されている都道府県がピンク色になっています。2024年1月31日現在、40都道府県で実施されています。ピンク色のドット模様の地域は、県内の一部自治体で公費助成などの実証事業がスタートしているところで、全国計21か所の自治体で行われています。地図上ではピンク色ではないところも、2024年3月の調査では、実施している/実施予定と回答した県が確実に増えており、SMAの拡大新生児スクリーニングは徐々に日本全体に広がってきて、均てん化がなされてきているということがわかります。
日本は非常に小さい国であるため、地域による差があっても、非常に努力をすれば均てん化できるということを、SMAの新生児スクリーニングを例にお示ししました。東西南北、地域ごとの特性がありながらも、それらを生かし、みんなで連携することで、日本全体で均質な質の高い医療を受けられるようになることは可能ではないかと思っています。私からは以上です。
【東】の専門医:齋藤加代子先生
東京女子医科大学医学部名誉教授・特任教授。医学博士。東京女子医科大学医学部を卒業後、同大小児科学教室の助教、専任講師、准教授、教授を経て、2004年より現職。日本遺伝カウンセリング学会前理事長。日本人類遺伝学会前理事。文部科学省科学技術・学術審議会生命倫理・安全部会委員。臨床遺伝専門医(指導責任医)。小児科専門医、小児神経専門医。難病指定医。






