
脊髄性筋萎縮症(SMA)は、この10年で3つの画期的な治療薬が登場し、早期発見・早期治療につなげるための新生児スクリーニング検査が日本の一部地域で始まるなど、その診療において大きな変化が起こりました。変化の前後を含め、40年以上にわたってSMA診療に携わっておられる、神戸学院大学総合リハビリテーション学部作業療法学科教授の西尾久英先生に、治療薬のことから、これからの解決していかなければならい診療上の課題まで、詳しくお話をうかがいました。
続々とSMA治療薬が登場!
まず、SMA治療薬の開発史のあらましをお聞かせください。
私がSMAという病気を知ったのは、神戸大学医学研究科の大学院生の時でした。1986年に大学院を修了してから、私は、兵庫県にある国立療養所に勤務して、筋ジストロフィーの患者さんが入院する病棟の担当医となりました。その中には、筋ジストロフィー類縁疾患として、数人のSMA患者さんがおられました。筋ジストロフィーは、その時点でリハビリテーションの体制がSMAよりは整っており、「立つ」や「歩く」など体を動かすことを行っていました。それに対し、SMAの患者さんは自分では体が動かせない状態でいるので、セラピストの先生が手足をマッサージしたり、関節を他動的に屈曲させたり、進展させたりすることくらいしかできませんでした。それで、私たちは、親御さんに「この病気は…治らないけれど、一緒にがんばりましょう」と、説明するしかなかったのです。
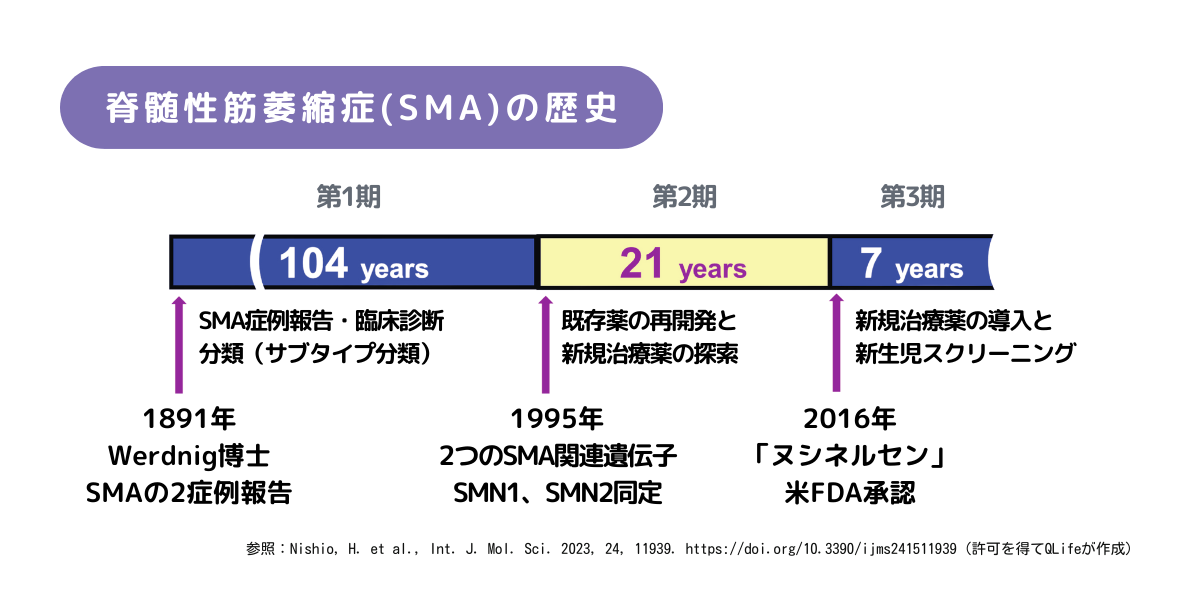
1891年、オーストリアの神経学者Guido Werdnig博士が、SMAの2症例を初めて報告しました。その後はゆっくりとSMAの研究が進んだのですが、1995年に、SMAに関連する大きな出来事がありました。SMAの原因遺伝子の発見です。SMAの原因遺伝子としてSMN1遺伝子が同定され、その後、ものすごい勢いで、治療開発が進められました。
そして、2015年頃に、私たちのもとにも、アメリカで画期的な治療薬が開発されたというニュースが飛び込んできました。これが「スピンラザ」(一般名:ヌシネルセン)でした。国内外の患者さん、ご家族、医療関係者が、「これを使えば歩けるようになるんじゃないか」と、大変期待して、盛り上がりました。「米国に行ってでも早く治療を受けたい」とおっしゃる患者さんご家族もいました。
確かに、呼吸機能の維持(人工呼吸器の使用に至る患者さんが少なくなった)がみられたり、お座りもできなかった患者さんがじっと座っていられるようになったりと、それまでにない改善が見られました。ところが、スピンラザの臨床試験の成績を見てみると、立つことができた患者さんは決して多くありません。しかし、何にも治療薬がなく、病気が進行するのをじっと見ているしかなかった時代のことを考えると、「スピンラザ」はすごい薬剤ということになると思います。
その後、スピンラザが2017年に日本で承認され、販売開始になりました。2020年には新たな治療薬「ゾルゲンスマ」(一般名:オナセムノゲン アベパルボベク)が、さらには、2021年には「エブリスディ」(一般名:リスジプラム)が販売開始になりました。
長く治療といえる治療ができずにいたところに、治療薬ができたことがいかにすごかったか、それを裏付けると考えられる調査データもあります。四国4県を対象に SMAの患者さん調査を行っているのですが、2016~2020年の乳児SMAの発生率は出生10万人当たり7.08人で、2011~2015年の発生率2.70人よりはるかに高くなっていることがわかりました。これらの結果により、日本での新しい治療薬の登場で、病気の認知度が上がり、医師の意識もあがったことが示唆されました。
SMAは「治療開始が決して遅れてはいけない病気」
この10年で起こったSMA治療のパラダイムシフトと今後の展望について、先生のお考えを含めて教えてください。
SMAに関わってこられた方の多くは、新規治療薬が登場したことにより、「SMAは治らない病気である」から「SMAは治る病気である」という方向にパラダイムシフトしたように感じていると思います。しかし、新規治療薬を使っても治らない患者さんもいるわけですから、「SMAは治る病気である」というのは言い過ぎだと思います。
ただ、症状が出る間に(多くの場合、乳児期早期ということになります)、新規治療薬を使うことができたら、運動機能の予後は非常に良いです。未発症の患者さんを治療したら、新規治療薬はよく効くということです。
ですから、SMA治療のパラダイムシフトとは、正確には、「SMAは治療開始を急がない病気である」から「SMAは治療開始が決して遅れてはいけない病気である」になったことだ、と考えるべきです。
3つの新規治療薬の臨床試験データが蓄積されてきたことでわかったことは、「より早期に治療を開始した患者さんほど有効性が高い」ということでした。
SMAでは、SMN1という遺伝子の変化により、脊髄の中にある筋肉を動かすために重要な細胞の変性と消失が起こるのですが、重症型で生後6か月までに発症するSMAⅠ型の患者さんでは、生後早期から細胞の変性が急速に進行します。この変性は不可逆的であるため、治療開始が遅れると、薬の効果は期待し難くなります。一方、SMAⅠ型の患者さんのご家族からは、「発症前は元気だった」ということが聞かれていました。
そこで「未発症の」(遺伝子の変化が確認された)患者さんを対象に、生後間もないタイミングから治療薬を投与する臨床試験が行われました。その結果、「寝たきり」になるはずの赤ちゃんが、時期がきたら「お座り」ができるようになること、「お座り」しかできない赤ちゃんが、時期がきたら「立って、歩ける」ようになることが明らかになりました。(2023年8月時点、未発症に対する国内の適応は「スピンラザ」「ゾルゲンスマ」の2剤。)
こうして、これらの治療薬の効果は、治療開始のタイミングがとても重要であることがわかりました。SMAは慢性疾患ですが、急性疾患であるかのように急いで対応しなければならない疾患という認知が広がりました。以上が、「SMAは治療開始を急がない病気である」から「SMAは治療開始が決して遅れてはいけない病気である」にシフトしたと考えられる理由です。
早期発見・早期治療のためSMAの新生児スクリーニングがスタート
早期に、未発症のSMA患者さんを見つけ出すために行われていることはありますか?
日本では、生まれた赤ちゃんが生後1週間以内に受ける「新生児マススクリーニング検査」があります。これはフェニルケトン尿症など先天代謝異常症の20疾患を見つけるための検査です。近年、この検査と同時に、SMAなどいくつかの疾患を追加して実施する取り組みが始まっています。SMAの新生児スクリーニングが実施されているのは24の都道府県(2023年7月時点)。大多数は自己負担による希望者のみが受ける検査となっています。
SMAの新生児スクリーニングを受ければ、必ず早期治療につながるのでしょうか?
SMAの新生児スクリーニング後、早期治療に必ずつながるか、というと、そうとは言い切れず、いくつか課題があり、今まさに課題解決に向けて取り組みが進められています。
課題の1つが、検査体制です。未発症者を対象に臨床試験が行われ、そこで有効性が確認されたという話をしました。このとき、どのようにして試験のために未発症の患者さんを集めたかというと、家族歴のある方に参加を呼びかけた、という経緯がありました。ですので、出生後できるだけ早い時期に投与することが可能となり、良好な成績が得られました。
SMAの新生児スクリーニング検査では、結果が陽性(SMAが疑われ、精密検査が必要)だった場合、専門の医療機関で詳しい検査を受け、診断が確定し、遺伝カウンセリングなどを経て、治療薬を手配してと、どんなに短くても治療開始まで数週間を要します。治療開始より前に発症してしまったら、治療薬を投与したとしても得られる効果は、臨床試験のようにうまくはいかない可能性があるのです。
とはいえ、発症してから治療開始までの時間が短ければ短いほど治療効果が期待できることから、SMAの新生児スクリーニング検査を実施することは大変意義のあることであると言えます。
SMAの新生児スクリーニングは任意で自己負担ということですが、公費扱いにはならないのでしょうか?
まだ始まったばかりの取り組みで、費用対効果の面で、公費とするにはまだ十分な根拠が集積されていません。ですが、検査をしない場合は、発症後にしか見つからないわけです。新生児マススクリーニング検査のように公費負担が認められるようになれば、SMAの新生児スクリーニングはもっと普及し、SMAの早期診断が確実なものになると考えられます。
SMAの治療薬は、遺伝子治療薬の「ゾルゲンスマ」の場合、一生に1度しか使用することができないのですが、その薬価は約1億6700万円、また、「スピンラザ」「エブリスディ」も高額な治療薬です。日本ではどれだけ高い治療薬でも国民皆保険のおかげで、治療にアクセスできます。検査は新生児マススクリーニング検査と同じように、ろ紙に赤ちゃんの血液を含ませたものを専門機関で調べるというものです。任意の検査ではありますが、広まっていってほしいと願っています。
成人期のSMA患者さんへの治療薬の効果は限定的だが、確かに有効である
成人期の患者さんにおける治療薬の効果はいかがでしょうか?
成人期の患者さんには、「スピンラザ」「エブリスディ」を使用できますが、新生児期に治療を受けた患者さんほどの素晴らしい運動機能の改善はありません。しかし、それでも、調子を悪くして入院する回数が減る、呼吸機能を維持し人工呼吸器を必要としない、運動機能を維持することができるようになる、といった患者さんはいらっしゃり、新規治療薬による治療は有効という印象です。また、使用した患者さんは、筋肉がついてきているようで、体がしっかりしてくる印象もあります。乳児期の患者さんにとっては「治療薬」であって、成人期の患者さんにとっては、「体の調子を整える薬」と言えるかもしれないと考えています。
治療薬登場後、成人期の患者さんのリハビリテーションに変化はありましたか?
現在は、地域の診療所や中核病院、大学病院等のセンター病院等が連絡を取り合い、また、訪問看護、訪問リハビリ、ヘルパーステーションが協力し合うことで、成人期の患者さんが自立生活を行い、社会にも参加することが可能になってきました。このようなケースは、決してまれではありません。
そして当然、リハビリテーションに対する意欲も、リハビリテーションの内容も変わってきます。起立できないはずの患者さんでも、立位台でトレーニングします。歩行できないはずの患者さんでも、歩行訓練を希望します。リハビリテーションの内容はそれぞれの状態に合わせて行われます。リハビリテーションによって、患者さん自分の意志で、自分の身体に立ち向かっていくことができます。新規治療薬が、ここまで導いてくれたと思います。
成人期の患者さんの社会参加について、先生が思われる課題などがありましたら教えてください。
手が不自由な中でもスマートフォンやパソコンをしっかりと使いこなして、かなりのスピードで細かい作業を行うことができる患者さんはいらっしゃいます。もちろん全員がそういうことをできるわけではないですが、社会で活躍できるだけの技能を備えたSMAの患者さんはいらっしゃいます。
そういう技能や才能をもつSMAの患者さんが企業や組織で働くためには、企業や組織がその患者さんのためにヘルパーさんを雇えるのか、という大きな問題が出てきます。社会制度を含めて、考えていかなければならないと思っています。
最後に先生から、遺伝性疾患プラスの読者にメッセージをお願いいたします
少し目線を変えた話をしますが、「健康」とは、どういうことでしょうか。例えば、膝が痛くても元気であれば「健康です」、高齢でも元気であれば「健康です」と答えますよね。つまり、「SMAであっても元気であれば健康」と考えることができるようになれば、患者さんは健康に対する自信につながり、ひいては、社会活動への参加に勇気を与えることにつながると思います。小児から成人への移行期にある患者さんや成人期以上の患者さんとのコミュニケーションには、こういう考えが必要ではないかと思います。
ある成人患者さんは、寝たきりで、目でコミュニケ―ションをとることができるのですが、「治療薬を使って、状態が安定しているし、よかった」と、教えてくれました。
「スピンラザ」「エブリスディ」のいずれも、定期的な継続投与を必要とする薬です。運動機能の改善がみられない患者さんに対して、高額な治療薬を使い続けることはどうなのか、という議論は以前から医療者の中であります。ですが、こうしてSMAであっても元気に過ごすことができ、患者さん本人が、治療によって良くなったと実感されている、社会参加が可能な患者さんもでてきていると踏まえると、私はこのまま治療を継続できる方向になってくれたらとは思います。
西尾先生には、関西弁で(ご本人は、美しい標準語を話していると思っておられるようでしたが)、とても気さくに、時折ユーモアを交えながらわかりやすく、そして、本音でお話いただきました。インタビューの中で強く実感したのは、治療薬登場がもたらす影響がいかに多大なものであるか、ということでした。そして、「治療効果は限定的であっても有効」の真意に込められた「SMAであっても健康と思えるか」、このことが、SMAの医療費やリハビリテーション、社会参加など新たな課題解決に向け、とても重要であることがわかりました。SMAを取り巻く環境の変化や動向は、他の遺伝性疾患における環境改善に通じることもあると思います。遺伝性疾患プラスでは引き続きSMAの診療に注目していきます。







